|
การตรวจวัดความหนาแน่นของกระดูก (BONE DENSITOMERY)
การตรวจวัดความหนาแน่นของกระดูก (BONE DENSITOMERY)
การตรวจวัดความหนาแน่นของกระดูก(BONE DENSITOMERY) โรคกระดูกพรุนหรือ กระดูกโปร่งบาง คือ ภาวะที่ปริมาณเนื้อกระดูกลดลง และมีการเปลี่ยนแปลงโครงสร้างภายในของกระดูก ทำให้ความแข็งแรงของกระดูกลดลงเกิดกระดูกหักได้ง่ายขึ้น โรคกระดูกพรุนพบได้บ่อยเป็นลำดับที่2รองจากโรคข้อเสื่อม โดยที่ไม่แสดงอาการผิดปกติ ผู้หญิงมีโอกาสเกิดโรคนี้ถึงร้อยละ30-40และพบว่าในผู้หญิงไทยอายุ 55 ปีเป็นโรคนี้ร้อยละ 20 แต่ในผู้หญิงที่อายุมากกว่า 65 ปี เป็นโรคนี้ถึงร้อยละ 60 ( 2/3 มีกระดูกสันหลังยุบ โดยไม่มีอาการปวด) ขณะที่ผู้ชายมีโอกาสเกิดโรคนี้เพียงร้อยละ10 และมักเกิดเมืออายุมากกว่า 70 ปี การสูญเสียมวลกระดูกเป็นการเปลี่ยนแปลงไม่สามารถเปลี่ยนกลับมาเหมือนเดิมได้วิธีที่ดีที่สุดก็คือ การค้นหาผู้ที่มีความเสี่ยงสูง เพื่อป้องกันและให้การรักษาก่อนที่จะเกิดกระดูกหัก การคัดกรองประเมินความเสี่ยงเบื้องต้นเช่น -แบบประเมินความเสี่ยงการเกิดกระดูกหัก FRAX(https://www.shef.ac.uk/FRAX/tool.aspx?lang=th) -OsteoporosisSelf-Assessment Tool for Asians (OSTA) = 0.2 x (น้ำหนัก – อายุ ) •น้อยกว่า -4 หมายถึง ความเสี่ยงสูง (พื้นที่สีน้ำเงิน) •ระหว่าง -4 ถึง -1 หมายถึง ความเสี่ยงปานกลาง (พื้นที่สีขาว) •มากกว่า -1 หมายถึง ความเสี่ยงต่ำ (พื้นที่สีแดง) 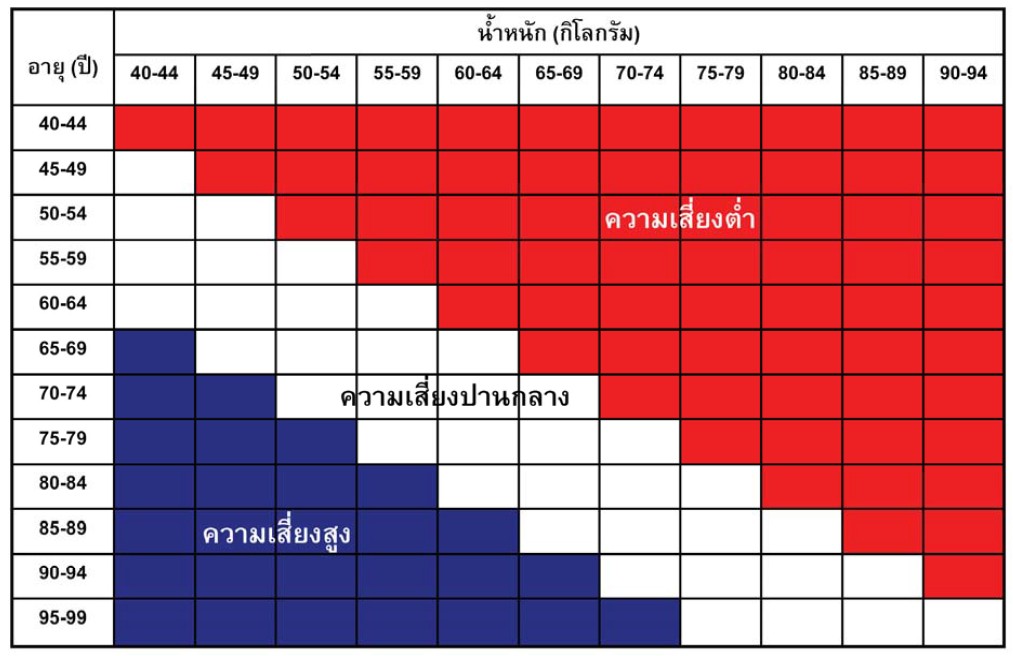
- กลุ่มที่มีความเสี่ยงต่ำไม่จำเป็นต้องตรวจวัดความหนาแน่นของกระดูก ยกเว้นในกรณีที่ปัจจัยเสี่ยงอื่นๆ - กลุ่มที่มีความเสี่ยงปานกลางควรวัดความหนาแน่นกระดูก เพื่อใช้พิจารณาการให้การรักษา - กลุ่มที่มีความเสี่ยงสูงควรวัดความหนาแน่นกระดูก แต่ถ้าในกรณีที่ไม่มีเครื่องตรวจวัดความหนาแน่นกระดูกสามารถให้การรักษาโรคกระดูกพรุนได้เลย วิธีวัดความหนาแน่นของกระดูก(BMD,Bone Mineral Density ) -วิธีวัดความหนาแน่นของกระดูกด้วยคลื่นเสียงอัลตร้า (QUSt-SCORE , Quantitative Ultrasound t-score)เป็นวิธี ตรวจคัดกรองผู้ป่วยเบื้องต้น ว่ามีโอกาสเสี่ยงที่จะเป็นโรคกระดูกพรุนหรือไม่มีข้อดีคือ สะดวก รวดเร็ว ไม่ต้องเสี่ยงกับการได้รับรังสี และ ราคาถูกแต่มีความคลาดเคลื่อนพอสมควร ถ้าวัดแล้วมีค่าผิดจากปกติมากเกินไป เช่นอายุน้อยแต่กระดูกบางมาก เป็นต้น ก็ควรตรวจเพิ่มเติมด้วยวิธีอื่นๆ ก่อนให้การวินิจฉัยว่าเป็นโรคกระดูกบาง กระดูกพรุน -วิธีวัดความหนาแน่นของกระดูกแบบ DEXA scan ( Dual Energy X-rayAbsortiometry) ซึ่งเป็นวิธีมาตรฐานที่องค์การอนามัยโลก (WHO) แนะนำให้ใช้เพื่อวินิจฉัยโรคกระดูกพรุนโดยจะใช้ค่า T score (จากค่าที่วัดได้ เทียบกับ ค่ามาตรฐานของประชากร ที่มี เพศ อายุ เชื้อชาติ ใกล้เคียงกัน) เป็นเกณฑ์การวินิจฉัย คือ ค่า T score ที่มากกว่า -1 (ลบ 1) ถือว่า ความหนาแน่นกระดูกปกติ ค่า T score ที่อยู่ระหว่าง -1 ถึง -2.5ถือว่า กระดูกบาง (Osteopenia) ค่า T score ที่น้อยกว่า -2.5 คือ กระดูกพรุน (Osteoporosis) ค่า T score ที่น้อยกว่า -2.5 และมีกระดูกหัก คือ กระดูกพรุนขั้นรุนแรง ข้อบ่งชี้ในการตรวจหาความหนาแน่นของกระดูก · ผู้ที่มีปัจจัยความเสี่ยงในการเกิดโรคกระดูกพรุนสูง · เพื่อเป็นข้อมูลพื้นฐานในการเปรียบเทียบครั้งต่อไป · เพื่อประเมินความรุนแรงของโรคหรือประเมินการสูญเสียเนื้อกระดูกว่ารวดเร็วหรือไม่ · ใช้ในการติดตามผลการรักษา
- ความหนาแน่นของกระดูกปกติ (T-score ไม่ต่ำกว่า - 1 SD) ตรวจทุก 5 ปี - ภาวะกระดูกบาง (Osteopenia,T-score ระหว่าง -2.5 SD ถึง -1 SD) ตรวจทุก 2-5 ปี
- ผู้ที่เป็นโรคกระดูกพรุนและอยู่ระหว่างการรักษา ตรวจติดตามผลไม่ถี่กว่า ทุก 2 ปี ผู้ที่ควรตรวจวัดความหนาแน่นของกระดูก( มีปัจจัยความเสี่ยงเป็นโรคกระดูกพรุน ) · ผู้หญิงอายุตั้งแต่ 65ปีขึ้นไป และผู้ชายอายุตั้งแต่ 70 ปีขึ้นไป · ผู้หญิงหลังหมดประจำเดือน(โดยเฉพาะผู้ที่อายุน้อยกว่า 45 ปี) หรือ ผู้ที่ผ่าตัดรังไข่ออกทั้งสองข้าง · ถ่ายภาพเอกซเรย์ของกระดูกแล้วพบว่า กระดูกบางผิดปกติ · มีกระดูกหักเกิดขึ้นทั้งที่เป็นอุบัติเหตุที่ไม่รุนแรงเช่น ข้อเท้าพลิก ยกของหนัก ลื่นล้ม หรือตกจากเก้าอี้ โดยเฉพาะกระดูกหักในบริเวณ ข้อมือ ข้อไหล่ กระดูกสันหลัง ข้อสะโพกและ กระดูกส้นเท้า · ผู้ที่มีกระดูกสันหลังผิดปกติเช่น หลังโก่ง หรือ ความสูงลดลงมากกว่า 4 เซนติเมตรเมื่อเทียบกับ ความสูงที่สุดช่วงอายุ25-30 ปี (เทียบเท่ากับความยาวจากปลายนิ้วทั้งสองข้าง) หรือ ความสูงลดลงมากกว่า 2 เซนติเมตรต่อปี · ผู้อยู่ในกลุ่มที่มีความเสี่ยงปานกลางขึ้นไปจากการตรวจคัดกรองด้วยOSTAscore · เป็นโรคบางอย่าง เช่นไตวาย เบาหวาน รูมาตอยด์ ไทรอยด์ พิษสุราเรื้อรัง ธาลัสซีเมีย โรคมะเร็ง เป็นต้น · ใช้ยาบางชนิดเป็นเวลานาน(มากกว่า3เดือน) เช่น ยาสเตียรอยด์ ยาลดกรดในกระเพาะ(ยาน้ำขาว)ยาขับปัสสาวะ · รูปร่าง ผอม (มีดัชนีมวลกายน้อยกว่า19 กิโลกรัมต่อตารางเมตร) หรือ ไม่ค่อยได้ออกกำลังกาย · มีประวัติครอบครัว เป็นโรคกระดูกพรุนหรือ มีกระดูกหักจากโรคกระดูกพรุน · สูบบุหรี่ ดื่มสุราดื่มกาแฟมากกว่า 4 แก้วต่อวัน ดื่มน้ำอัดลมมากกว่า 1 ลิตรต่อวัน แนะนำอ่านเพิ่มเติม
แบบประเมินความเสี่ยงการเกิดกระดูกหัก FRAX https://www.sheffield.ac.uk/FRAX/tool.aspx?country=57 แนวทางเวชปฏิบัติสำหรับโรคกระดูกพรุนพ.ศ. 2553 / มูลนิธิโรคกระดูกพรุนแห่งประเทศไทย. https://www.topf.or.th/read_hotnews_detail.php?dID=13 บทเรียนเรื่องBonemineral density measurement ภาควิชารังสีวิทยา คณะแพทยศาสตร์จุฬาลงกรณ์มหาวิทยาลัย https://www.cai.md.chula.ac.th/lesson/lesson4903/html/main_f.html การตรวจมวลกระดูกประชุมวิชาการ 2556 https://www.slideshare.net/suwittaya/bmd-med-conf-56 Bone DensityExam/Testing https://www.nof.org/patients/diagnosis-information/bone-density-examtesting/
******************************************

รู้ได้อย่างไร…ใครเสี่ยงกระดูกพรุน กระดูกหัก
https://www.facebook.com/Lovebonethailand/posts/576503759594976
หนึ่งในเครื่องมือที่เราใช้ประเมินความเสี่ยงในการเกิดกระดูกหัก คือการตรวจวัดความหนาแน่นกระดูก (bone mineral density) ซึ่งเป็นวิธีมาตรฐานในการบอกว่าใครเป็นโรคกระดูกพรุน ใครเสี่ยงกระดูกหักมากน้อยแค่ไหน อย่างไรก็ตามการตรวจนี้ต้องใช้เครื่องตรวจวัดเฉพาะ ซึ่งไม่ได้มีในทุกโรงพยาบาล และมีค่าใช้จ่ายค่อนข้างสูง
นอกจากการตรวจวัดความหนาแน่นกระดูกแล้ว เราจะมีวิธีการสำรวจตัวเองเบื้องต้นง่ายๆ อย่างไร ว่าใคร “เสี่ยง” เป็นโรคกระดูกพรุน หรือ กระดูกหัก และเมื่อไรควรไปพบแพทย์
วันนี้ กระดูกกระเดี้ยว ได้มีโอกาสสัมภาษณ์ ผศ.ดร.นพ.โพชฌงค์ โชติญาณวงษ์ อาจารย์ประจำภาควิชาศัลยศาสตร์ออร์โธปิดิคส์และกายภาพบำบัด คณะแพทยศาสตร์ศิริราชพยาบาล
อาจารย์เล่าให้ฟังว่าการประเมินความเสี่ยงนั้นทำได้หลายแบบ ตั้งแต่ใช้ข้อมูลแค่อายุเพียงอย่างเดียว (ยิ่งอายุมากยิ่งมีความเสี่ยงต่อการเกิดกระดูกหักมาก) หรือใช้ประวัติอื่นๆประกอบด้วย เช่น เพศ น้ำหนัก ส่วนสูง ประวัติการใช้ steroid ประวัติกระดูกหักในครอบครัว ฯลฯ เพื่อให้การทำนายแม่นยำมากขึ้น
ลองมาทำความรู้จักเครื่องมือประเมินความเสี่ยงในการเกิดกระดูกพรุนกันค่ะ
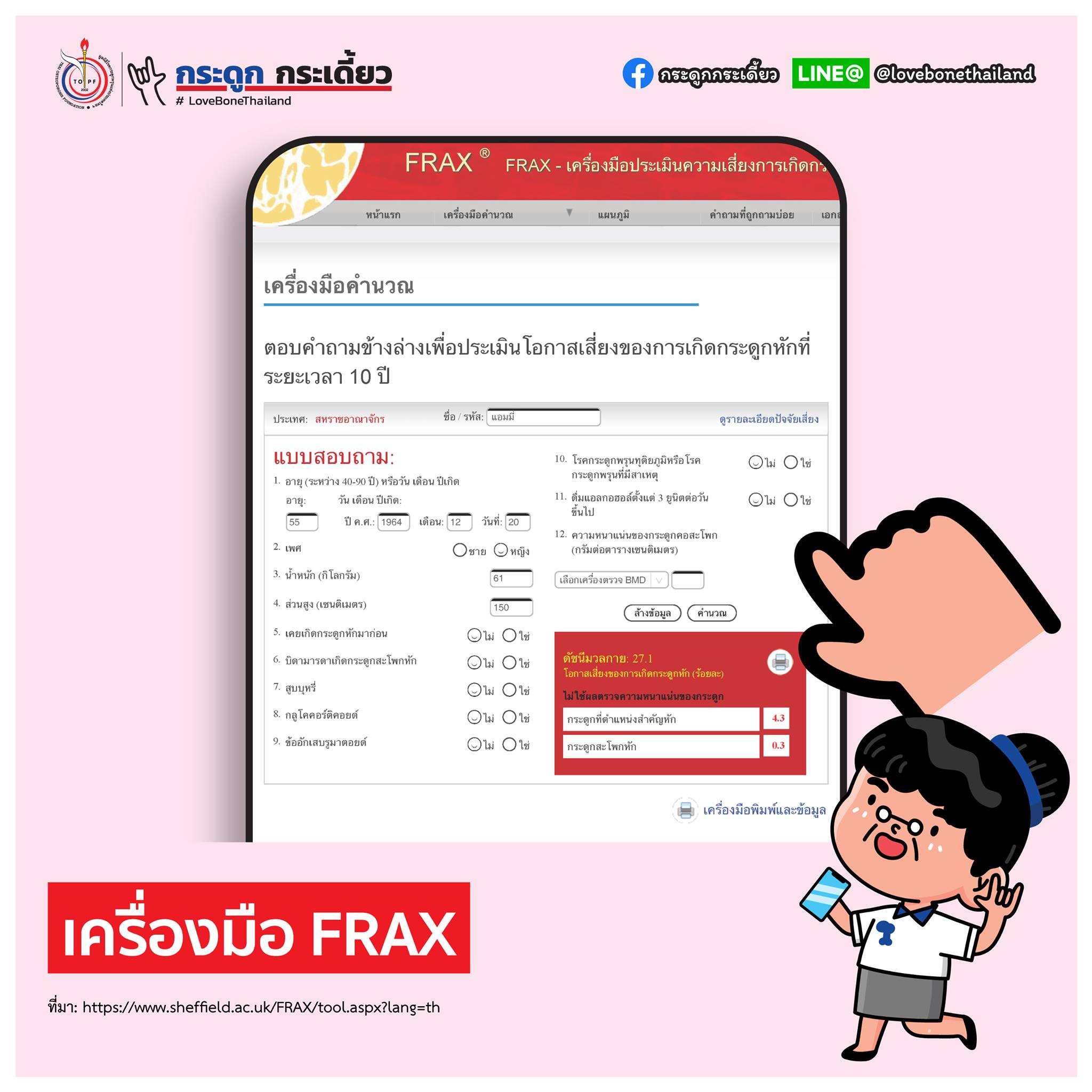
1. FRAX
เป็นเครื่องมือที่ใช้ในการทำนายโอกาสในการเกิด “กระดูกหัก” ที่สะโพก และที่ตำแหน่งสำคัญอื่นๆ ภายในระยะเวลา10 ปีข้างหน้า ว่าเป็นกี่ % โดยเราสามารถเลือกฐานข้อมูลของประชากรไทยได้
.
การประเมินด้วย FRAX® สามารถทำได้เองฟรี ดังนี้
.
1. เข้าไปที่ https://www.sheffield.ac.uk/FRAX/tool.aspx?lang=th
.
2. กรอกข้อมูลต่างๆ ลงไป
- ชื่อ/รหัส ไม่จำเป็นต้องกรอกก็ได้
- หากใส่อายุลงไปแล้ว วันเดือนปีเกิดก็ไม่ต้องใส่ได้ (ช่วงอายุที่สามารถประเมินได้โดยเครื่องมือคืออายุ 40-90 ปี)
- ระบุเพศ น้ำหนัก (กิโลกรัม) ส่วนสูง (เซนติเมตร)
- ตอบคำถามปัจจัยเสี่ยงต่อการเกิดโรคกระดูกพรุน 7 ข้อ
- หากไม่มีข้อมูลความหนาแน่นของกระดูกคอสะโพก (femoral neck BMD) ก็ต้องใส่ก็ได้
.
3. เมื่อใส่ข้อมูลครบแล้วให้กดคำนวณ
- สามารถเลื่อนลงไปดูความหมายของปัจจัยเสี่ยงแต่ละข้อได้ในหน้าเดียวกันบริเวณด้านล่าง
.
4. การแปลผล ถ้าความน่าจะเป็นที่จะเกิดกระดูกคอสะโพกหัก >3% หรือกระดูกตำแหน่งสำคัญหัก >20% ควรพบแพทย์เพื่อทำการตรวจเพิ่มเติมและวางแผนการรักษา

2. OSTA
.
Osteoporosis Self Assessment Tool for Asians (OSTA)
เป็นอีกเครื่องมือหนึ่งที่ใช้เฉพาะอายุและน้ำหนักตัว ในการประเมินความเสี่ยงในเกิดโรคกระดูกพรุน
.
วิธีการใช้:
ให้ดูอายุและน้ำหนักตัวของผู้ที่ต้องการประเมิน แล้วดูว่าความเสี่ยงตกอยู่ที่สีใด
เช่น ป้ามวลอายุ 62 ปี น้ำหนัก 47 กก. ความเสี่ยงจะอยู่ในโซนสีเหลือง เป็นต้น
อธิบายผลลัพธ์:
.
สีเขียว คือ โอกาสจะเป็นโรคกระดูกพรุนน้อย
สีเหลือง คือ ความเสี่ยงปานกลาง
สีแดง คือ ความเสี่ยงสูง
.
แนะนำพบแพทย์เพื่อตรวจเพิ่มเติมกรณีที่มีความเสี่ยงปานกลางและความเสี่ยงสูง
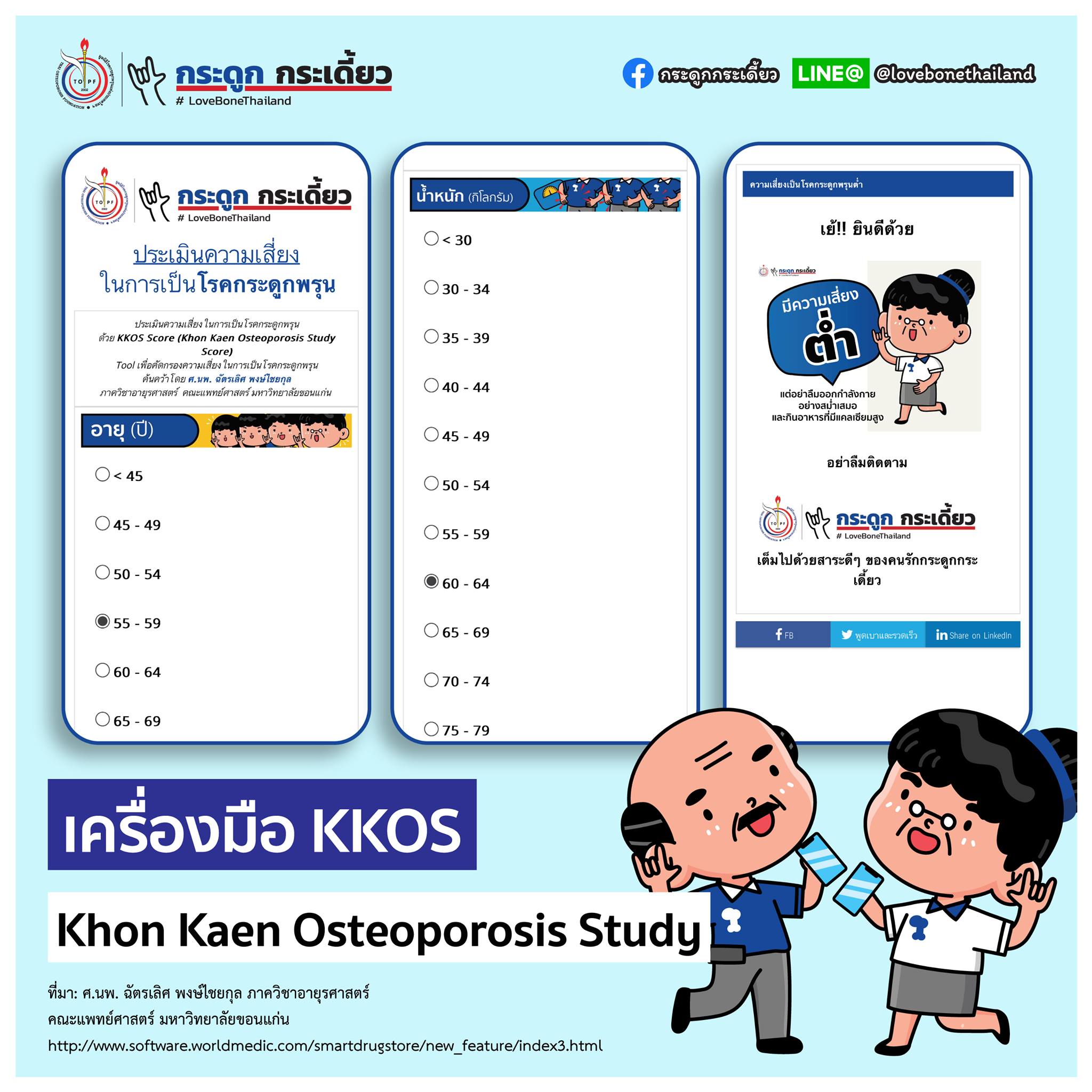 3. KKOS 3. KKOS
.
Khon Kaen Osteoporosis Study Score โดย ศ.นพ. ฉัตรเลิศ พงษ์ไชยกุล ภาควิชาอายุรศาสตร์ คณะแพทย์ศาสตร์ มหาวิทยาลัยขอนแก่น การประเมินความเสี่ยงในการเกิดกระดูกพรุน ดูจากอายุและน้ำหนักตัว เช่นกัน
.
สามารถเข้าไปทำแบบประเมินได้ง่ายๆ ที่ https://www.quiz-maker.com/QTBFL85
.
วิธีการใช้:
เลือกช่วงอายุและน้ำหนักของท่าน
.
อธิบายผลลัพธ์:
ผลลัพธ์จากแบบทดสอบจะมี 2 แบบคือ
.
1. มีความเสี่ยงในการเป็นโรคกระดูกพรุนต่ำ
ยังไม่จำเป็นต้องได้รับการตรวจความหนาแน่นกระดูก
.
2.มีความเสี่ยงในการเป็นโรคกระดูกพรุนสูง
ควรไปตรวจความหนาแน่นกระดูกและรับคำแนะนำจากแพทย์
.
ลองทำดูแล้วเป็นอย่างไรกันบ้างคะ คนที่ความเสี่ยงต่ำก็อย่าลืมดูแลกระดูกกระเดี้ยวตัวเองต่อไปอย่างสม่ำเสมอนะคะ ทำอย่างไรได้บ้าง กดดูที่บทความก่อนๆ ได้เลยค่ะ
********************************************
แถม ..
มูลนิธิโรคกระดูกพรุนแห่งประเทศไทย https://www.topf.or.th กระดูกพรุนกระดูกโปร่งบาง https://www.bloggang.com/mainblog.php?id=cmu2807&month=27-02-2008&group=4&gblog=15 กระดูกพรุนกระดูกโปร่งบาง ... ผศ.นพ.ธนินนิตย์ ลีรพันธ์ https://taninnit-osteoporosis.blogspot.com/
แบบทดสอบปัจจัยเสี่ยงต่อการเกิดโรคกระดูกพรุน https://www.topf.or.th/read_hotnews_detail.php?dID=21 การตรวจวัดความหนาแน่นของกระดูก(BONEDENSITOMERY) https://www.bloggang.com/mainblog.php?id=cmu2807&month=29-02-2008&group=4&gblog=16 ยาเม็ดแคลเซียม https://www.bloggang.com/mainblog.php?id=cmu2807&month=29-02-2008&group=4&gblog=19 การฉีดซีเมนต์รักษากระดูกสันหลังหักยุบ https://www.bloggang.com/viewblog.php?id=cmu2807&date=24-06-2008&group=5&gblog=21
| Create Date : 29 กุมภาพันธ์ 2551 |
| |
|
| Last Update : 27 มกราคม 2563 21:35:03 น. |
| |
| Counter : 4717 Pageviews. |
| |
|
|



