https://www.facebook.com/somsak.tiamkao/posts/1595967217191488
คนเราเมื่อเจ็บป่วย ก็จะเกิดความรู้สึกไม่สบาย เจ็บปวด ทรมาน จึงเป็นเหตุให้ผู้ป่วยต้องไปรับการรักษาที่โรงพยาบาล ถ้าเป็นมานาน ค่อยเป็นค่อยไป ก็จะรับการรักษาที่แผนกผู้ป่วยนอกของโรงพยาบาล แต่ถ้ามีความรู้สึกไม่สบายมาก หรืออาการเป็นขึ้นมาอย่างรวดเร็ว หรือเจ็บป่วยนอกเวลาราชการ ก็จะไปรับการบริบาลที่ห้องฉุกเฉินของโรงพยาบาล ซึ่งในช่วงหลังๆ นี้มีปัญหาระหว่างผู้ป่วย ญาติ และทีมสุขภาพ ที่เป็นข่าวในสื่อต่าง ๆ มากขึ้น ผมมานั่งคิด ไตร่ตรองว่าทำไมถึงเกิดปัญหามากขึ้นกว่าในอดีตมาก ก็พบว่าสาเหตุหนึ่งน่าจะเกิดจากการที่คนส่วนใหญ่ในสังคมไทยยังมีความเข้าใจผิด ลองติดตามดูครับ
1. ทุกโรงพยาบาลต้องมีห้องฉุกเฉิน
ซึ่งดูผิวเผินการที่มีห้องฉุกเฉินในทุกโรงพยาบาลก็น่าจะดี เป็นการอำนวยความสะดวกให้กับประชาชนยามเจ็บป่วย สามารถมารับการรักษาได้ทันที แต่ถ้าเรามานั่งคิดอย่างละเอียด การเปิดบริการด้านการรักษาพยาบาลห้องฉุกเฉินนั้น อาจเกิดผลเสียก็ได้ ทำให้ผู้ป่วยได้รับการรักษาที่ล่าช้าออกไป เข้าถึงการรักษาที่ต้องได้รับล่าช้าออกไป เพราะเสียเวลาในการรักษาที่ห้องฉุกเฉินในพื้นที่นานเกินไป
ผมยกตัวอย่างให้เห็นอย่างชัดเจน กรณีผู้ป่วยเป็นโรคอัมพาตเฉียบพลัน จำเป็นต้องได้รับการรักษาที่โรงพยาบาลขนาดใหญ่ มีแพทย์ผู้เชี่ยวชาญ มีเครื่องเอกซเรย์คอมพิวเตอร์สมอง และต้องเข้าถึงการรักษาให้เร็วที่สุด แต่ถ้าผู้ป่วยเข้ารับการรักษาที่โรงพยาบาลใกล้บ้าน ซึ่งไม่มีความพร้อมทั้งด้านแพทย์ผู้ให้การรักษาและเครื่องมือ อย่างน้อยก็เสียเวลาประมาณ 30 นาที ส่งผลให้โอกาสการได้รับการรักษาด้วยยาละลายลิ่มเลือด กรณีเป็นโรคอัมพาตชนิดสมองขาดเลือดน้อยลงไป แต่ถ้ามีระบบการนำส่งผู้ป่วยด้วยรถพยาบาลฉุกเฉินที่รวดเร็วแทนการมีห้องฉุกเฉิน ก็จะสามารถทำให้ผู้ป่วยที่ต้องได้รับการรักษาอย่างรวดเร็ว ก็จะเข้าถึงระบบการรักษาได้รวดเร็ว และเป็นการใช้ทรัพยากรด้านสาธารณสุขที่มีประสิทธิภาพ ลดภาระด้านค่าใช้จ่ายต่าง ๆ ได้อย่างมาก รวมทั้งการสร้างพฤติกรรมการใช้บริการนอกเวลาราชการที่เหมาะสมมากขึ้น
ปัจจุบันทุกโรงพยาบาลต้องเปิดบริการห้องฉุกเฉินนั้น ทำให้มีค่าใช้จ่ายมากมาย อาจเกิดผลเสียมากกว่าผลดีก็ได้ ถ้ามีการประเมินความคุ้มค่า ความจำเป็นในการมีห้องฉุกเฉินของทุกโรงพยาบาลรัฐ
2. เมื่อมีการเจ็บป่วยนอกเวลาราชการต้องไปรักษาที่ห้องฉุกเฉิน
ประเด็นนี้เป็นปัญหาที่พบมากที่สุด คือ เจ็บป่วยไม่ว่าจะมีอาการอะไร รุนแรงหรือไม่รุนแรง ผู้ป่วยก็จะเลือกไปตรวจรักษาที่ห้องฉุกเฉินแทนที่จะรอรับการตรวจที่แผนกผู้ป่วยผู้ป่วยนอกในเวลาราชการ ด้วยเหตุผลคือคือ เร็วกว่า คนน้อยกว่า หรือไม่มีเวลาช่วงกลางวัน จึงมาตรวจนอกเวลาราชการเร็วกว่า
ที่ถูกต้องแล้วการบริบาลที่ห้องฉุกเฉินนั้นต้องเป็นกรณีที่มีภาวะอันตราย เร่งด่วนถึงกับชีวิต ถ้าไม่ได้รับการรักษาที่ถูกต้อง ทันเวลา ชื่อห้องฉุกเฉิน ก็คือ Emergency Room คือ ภาวะที่ฉุกเฉินเท่านั้น แต่ในมุมมองของประชาชน คือ เจ็บป่วยใด ๆ ก็อยากรักษาอย่างเร็ว สะดวก จึงมารับบริการที่ห้องฉุกเฉิน ทำให้ข้อมูลด้านการรับบริการของทุกห้องฉุกเฉินในโรงพยาบาลรัฐนั้น ให้บริการการรักษาที่เป็นกรณีฉุกเฉินจริงเพียงส่วนน้อย และส่วนมากก็ไม่ฉุกเฉินที่มารับบริการ การเข้าใจผิดประเด็นนี้ทำให้ผู้ป่วยที่เป็นกรณีฉุกเฉินจริง ๆ อาจได้รับการรักษาที่ล่าช้าออกไป ไม่ทันเวลา ส่งผลเสียต่อผู้ป่วยฉุกเฉินจริง ๆ
3. เมื่อผู้ป่วยมาโรงพยาบาลต้องได้รับการตรวจเสมอ
ประเด็นนี้ผมก็อยากทำความเข้าใจกับทุกคนให้ดีครับ ว่าการตรวจรักษาที่เหมาะสมนั้น ต้องตรวจให้ตรงกับแพทย์ที่มีความถนัด ความสามารถในการรักษาโรคนั้น ๆ เช่น เป็นภาวะมองเห็นไม่ชัดเจนมานานเป็นเดือน แต่เพิ่งมาหาหมอวันนี้ตอน 2 ทุ่ม ก็ต้องการให้หมอตรวจประเมิน รักษาเลย ซึ่งกรณีแบบนี้การรักษาที่เหมาะสม คือ เจ้าหน้าที่จะนัดให้พบแพทย์ผู้เชี่ยวชาญด้านโรคตาในภายหลัง แต่ผู้ป่วยก็ไม่เข้าใจ ต้องการให้ตรวจตอนนี้ ถ้าไม่ตรวจให้ก็ไม่พอใจ อาจเกิดการร้องเรียนขึ้นได้
ดังนั้นอยากบอกว่าการมาที่โรงพยาบาลนั้น อาจไม่จำเป็นต้องได้รับการตรวจทุกครั้งก็ได้ครับ แต่ผู้ป่วยจะได้รับการแนะนำให้เข้าถึงการรักษาที่เหมาะสม โปรดเข้าใจประเด็นนี้ด้วย
4. ทุกโรงพยาบาลสามารถรักษาได้ทุกโรค
ต้องเข้าใจใหม่ว่าห้องฉุกเฉินจะสามารถแก้ไขปัญหาเบื้องต้น เพื่อความปลอดภัยของผู้ป่วยเท่านั้น ไม่ได้สามารถให้การรักษาจนหาย หรือได้คำตอบว่าเป็นโรคอะไร ซึ่งแต่ละโรงพยาบาลก็มีความสามารถแตกต่างกันในการให้การรักษา ขึ้นกับระดับของโรงพยาบาล ความพร้อมของแพทย์และทีม
ดังนั้นการที่ผู้ป่วยเข้ารับการรักษาที่ห้องฉุกเฉินนั้น ไม่ได้ทำให้ผู้ป่วยหายได้ทั้งหมด ไม่สามารถให้การรักษาได้ทุกกรณี แต่จำเป็นต้องให้การนัดหมายมารักษาต่อเนื่อง หรือส่งต่อไปรักษาในโรงพยาบาลขนาดใหญ่ต่อไป
5. เมื่อมารับการรักษาที่ห้องฉุกเฉิน ก็ต้องได้รับการรักษาจากแพทย์รอไม่ได้จะต้องตรวจเลย เพราะเข้าใจว่าตนเองฉุกเฉิน
ผู้ป่วยและญาติจะมีความเข้าใจว่าถ้าเจ็บป่วยก็จะมาโรงพยาบาล เมื่อมาถึงโรงพยาบาลก็ต้องได้รับการรักษาจากแพทย์ ซึ่งในความเป็นจริงแล้ว การเจ็บป่วยที่ต้องมารักษาที่ห้องฉุกเฉินนั้น ก็ต้องเป็นภาวะฉุกเฉินจริง ๆ แต่ที่เป็นจริงในปัจจุบัน คือ มากกว่าครึ่งที่มารับการรักษาที่ห้องฉุกเฉินนั้นไม่ใช่ภาวะฉุกเฉิน ดังนั้นเมื่อมีผู้ป่วยฉุกเฉินจริง ๆ มารับบริการ แพทย์ก็ต้องให้การตรวจรักษาผู้ป่วยฉุกเฉินก่อนผู้ป่วยไม่ฉุกเฉิน จึงดูเสมือนการบริการที่ไม่เป็นไปตามลำดับการมารับบริการ หรือรอนานกรณีไม่ฉุกเฉิน ก็จะมีการเรียกร้องขอตรวจก่อน เพราะอ้างว่าฉันมาก่อน ทั้งที่จริง ๆ แล้ว อาการที่มานั้นไม่ได้ฉุกเฉินเลย เรื่องนี้อยากให้สังคมเข้าใจด้วยครับว่า ถ้าไม่ฉุกเฉิน แล้วมาใช้บริการห้องฉุกเฉิน ถือว่าเป็นการละเมิดสิทธิ์ผู้ป่วยฉุกเฉินนะครับ
6. ใครมาก่อนต้องได้รับการตรวจก่อน
ซึ่งดุผิวเผินก็น่าจะถูกต้อง แต่เนื่องจากผู้ป่วยที่มารับการรักษาในห้องฉุกเฉินนั้นมีทั้งที่ฉุกเฉินจริง ๆ ตามเกณฑ์การประเมินทางการแพทย์ กับไม่ฉุกเฉิน ดังนั้นระบบจะมีการคัดกรอง และประเมินความจำเป็นเร่งด่วน มีการจัดลำดับความเร่งด่วนของผู้ป่วยแต่ละราย
กรณีที่ไม่เร่งด่วนอาจต้องให้รอตรวจหลังสุด จึงใช้เวลารอคอยนาน ตรงนี้อยากให้ทุกคนเข้าใจด้วย เพราะจริงแล้วห้องฉุกเฉินไม่ควรให้การบริการต่อผู้ป่วยที่ไม่ฉุกเฉินนั้น แต่ในระบบการบริการของวัฒนธรรมไทย ยังมีการเอื้ออาทรต่อผู้มารับบริการ ดังนั้นถ้าไม่ด่วนก็อยากให้รอด้วยนะครับ
7. การตรวจที่แผนกผู้ป่วยนอกรอนาน มารับบริการที่ห้องฉุกเฉินดีกว่า เร็วกว่าเยอะ
ความคิดนี้เกิดขึ้นเยอะมาก ขอบอกว่าเป็นการคิดที่ไม่เหมาะสมอย่างยิ่ง การใช้บริการผิดที่ ผิดวัตถุประสงค์ย่อมก่อให้เกิดผลเสียต่อระบบบริการสุขภาพทั้งหมด เป็นการคิดที่เห็นแก่ตัวมากครับแบบนี้ ใครที่เคยคิด เคยทำ หรือกำลังจะคิดแบบนี้ ผมขอร้องให้เลิกครับ โปรดเคารพกติกาของสังคม สังคมไทยต้องเป็นสังคมที่มีระเบียบ มีแนวคิดในการพัฒนาเพื่อส่วนรวม ไม่ใช่คิดเอาเปรียบคนอื่น ๆ หรือคิดแบบตามสบาย ตามใจ คือไทยแท้ แบบนี้ไม่ได้ครับ ต้องแก้ไขเพื่อประโยชน์ของส่วนรวมครับ
เมื่อเราลดภาระงานที่ไม่จำเป็นของห้องฉุกเฉินออกไป ผมเชื่อมั่นว่า การบริการที่ห้องฉุกเฉินสำหรับผู้ป่วยฉุกเฉินย่อมได้รับการบริการรักษาที่ดีขึ้นอย่างแน่นอน เรามาเริ่มตั้งแต่วันนี้เลยครับ ไม่ด่วน ไม่ฉุกเฉินให้รอรักษาแบบผู้ป่วยนอกในวันเวลาราชการครับ แต่ถ้าด่วน ก็ต้องรีบไปเลยครับ ห้องฉุกเฉิน หรือใช้บริการ ระบบการแพทย์ฉุกเฉิน 1669 หรือ application FAST TRACK เรียกรถพยาบาล
***************************************

https://www.facebook.com/thaimedcouncil/photos/a.1532175813713985/2104653913132836/?type=3&theater
เชื่อมั๊ย..ร้อยละ 60 ของผู้ป่วยในห้องฉุกเฉิน (ER) คือผู้ป่วยไม่ฉุกเฉิน!!
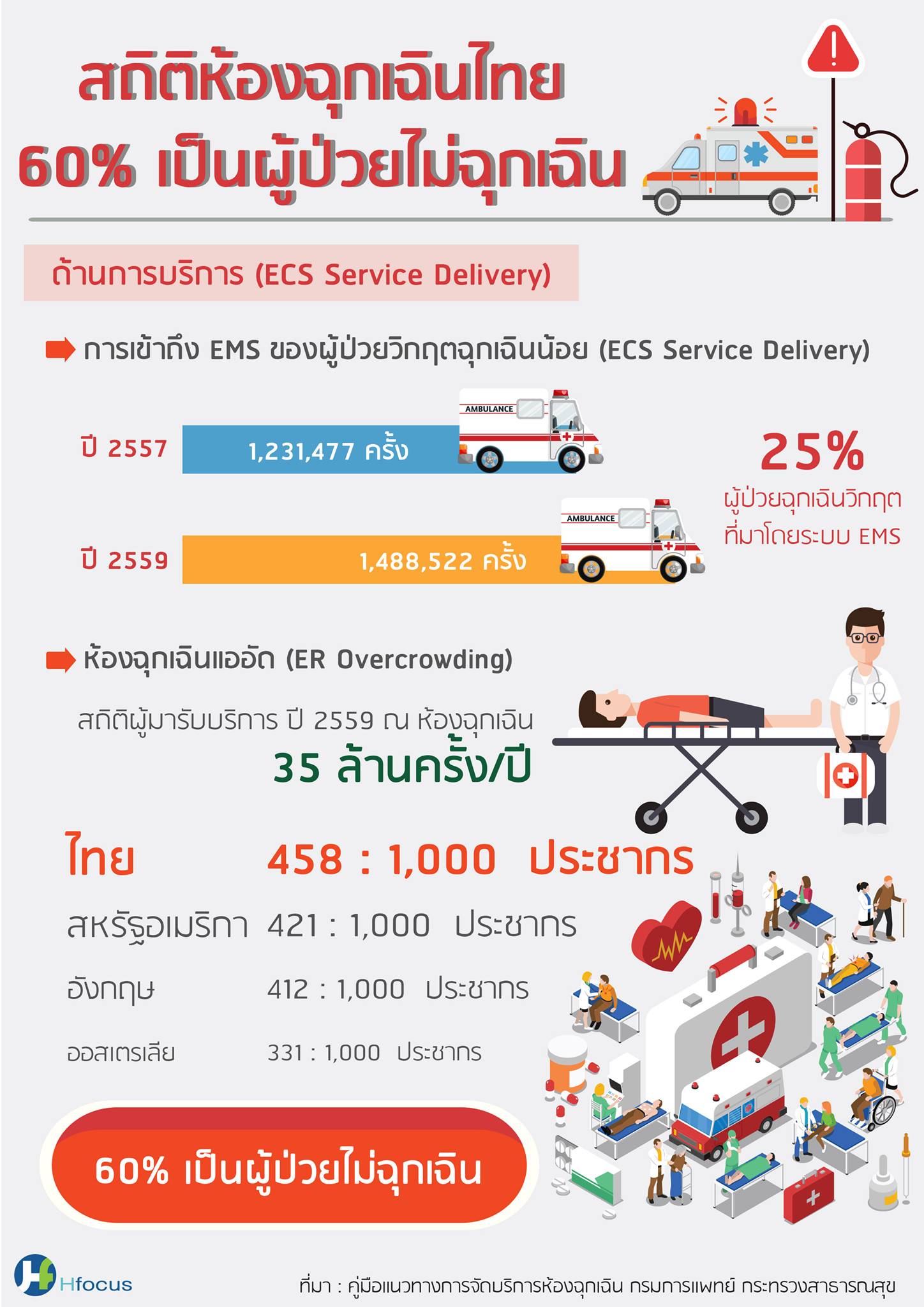
ประเทศไทยมีผู้ใช้บริการ ER ถึง 35 ล้านครั้งต่อปี การที่มีผู้ป่วยไม่ฉุกเฉินอยู่เกินครึ่ง ส่งผลให้ผู้ป่วยฉุกเฉินวิกฤตไม่ได้รับการรักษาอย่างทันท่วงที จนอาจทำให้พิการ หรือบางรายอาจถึงขั้นเสียชีวิต
และการมีผู้ป่วยไม่ฉุกเฉินจำนวนมาก ยังส่งผลให้ ER แออัด หมอและพยาบาลต้องทำงานเกินกำลัง จึงเกิดผลกระทบเป็นลูกโซ่ไปยังคนไข้ทุกคน
โดยเฉพาะคิวการรักษา!
เพราะว่านี่คือ #ห้องฉุกเฉิน (ER) ลำดับการรักษาในห้องนี้จึงไม่เรียงตามลำดับก่อนหลัง! หรือพูดง่ายๆ คือ มาก่อนอาจต้องรอนาน และต้องรักษาทีหลัง?? จนกลายเป็นดราม่าในโลกโซเชียล บ่อยครั้ง
เพราะหมอมีความจำเป็นต้องให้การรักษากับผู้ป่วยฉุกเฉินวิกฤตที่มา ER เป็นอันดับแรก
“คุณเคยไป ER ตอนกลางคืนด้วยสาเหตุเหล่านี้ไหม?” หนีรถติด ขี้เกียจลางานตอนกลางวัน ขอใบรับรองแพทย์ ไม่อยากรอคิวนาน รวมทั้งปวดหัวเป็นไข้ และเล็บขบ ฯลฯ
ที่คนไข้ส่วนใหญ่ทำแบบนี้ อาจเป็นเพราะคิดว่า ER เปิดบริการเพื่ออำนวยความสะดวกให้แก่คนไข้
ขอยืนยันว่านี่คือ ความเข้าใจผิด ที่เราทุกคนสามารถช่วยกันเปลี่ยนแปลงได้
ยังมีดราม่าใน ER อีกเรื่องหนึ่ง คือ หมอเวรไม่รีบรักษา มัวแต่อยู่หน้าจอเล่นเฟสบุ๊คหรือเล่นเกมส์?
นั่นเพราะคนไข้ยังไม่ทราบว่า ปัจจุบันประเทศไทยแก้ปัญหาการขาดแคลนหมอเฉพาะทางฉุกเฉินในพื้นที่โรงพยาบาลอยู่ห่างไกล ด้วยการใช้ระบบให้คำปรึกษาด้านการแพทย์ฉุกเฉินทางไกล (Emergency Telemedicine)
เป็นระบบการสื่อสารระหว่างหมอเวรเฉพาะทางฉุกเฉินของโรงพยาบาลระดับสูง (รุ่นพี่) กับหมอเวรห้องฉุกเฉินของโรงพยาบาลขนาดเล็กในพื้นที่ห่างไกล (รุ่นน้อง) ผ่านหน้าจอ ที่ช่วยให้คนไข้ฉุกเฉินเข้าถึงการรักษาได้อย่างรวดเร็ว ทันท่วงที อย่างเท่าเทียมกัน ลดอัตราตายและพิการ ..ไม่ว่าจะอยู่ใกล้หรืออยู่ไกลในผืนแผ่นดินไทย ผู้ป่วยฉุกเฉินวิกฤตก็ใกล้หมอผู้เชี่ยวชาญได้เหมือนกัน
อยากให้ผู้ป่วยที่ไป ER ทุกคนพึงตระหนักว่า ในบางครั้งที่เราต้องเสียเวลารอตรวจรักษา หมอเวรห้องฉุกเฉินอาจกำลังช่วยยื้อชีวิตของผู้ป่วยอีกคนอยู่ก็ได้
ดังนั้น..ทุกนาทีที่คุณต้องรอ จึงเป็นการให้โอกาสหมอได้ต่อลมหายใจคนอื่น
“ ไม่ป่วยฉุกเฉิน ไม่ใช้ห้องฉุกเฉิน ช่วยต่อชีวิตผู้ป่วยฉุกเฉินวิกฤต “
ด็อกเตอร์ซีรี่ส์ ep.6 #ฉุกเฉินฉุกเฉินกว่า
https://www.facebook.com/pg/thaimedcouncil/photos/?tab=album&album_id=2103349176596643
ปัญหาเดิม .. ผ่านไป ยี่สิบปี ก็ยังเหมือนเดิม หรือบางที อาจหนักหนาขึ้น ? ... ก็คงต้อง "ขอความร่วมมือ" ถ้าไม่เร่งด่วนจริง ๆ ก็มาในวันเวลาราชการเถอะครับ นอกเวลาราชการ มีหมอมีเจ้าหน้าที่น้อย ให้เขาเธอเหล่านั้น เก็บแรง ไว้คอยดูแลรักษาผู้ป่วยที่ฉุกฺเฉินจริง ๆ ดีกว่านะครับ เพราะ วันหนึ่ง ผู้ป่วยที่ต้องได้รับการดูแลอย่างรวดเร็วอาจเป็น ตัวเราเอง หรือ ญาติมิตรใกล้ชิดของเรา
ปล. มีหนังสือเวียนจากหน่วยงานในกระทรวงสาธารณสุข แจ้งว่า " ถ้าผู้ป่วย "คิดว่า" ฉุกเฉิน ก็ให้ถือว่าเป็น ภาวะฉุกเฉิน " ช่วยลดปัญหาหนึ่งแต่กลับไปทำให้เกิดปัญหาอื่นตามมา .. ( ฉุกเฉินทางการแพทย์ ซึ่งอาจไม่เหมือนกับที่คนทั่วไป คิดว่า ฉุกเฉิน )
แถม
เจ็บป่วยไปห้องฉุกเฉิน... ตามมาตรฐาน ก็ยังต้อง " รอ " ^_^
https://www.bloggang.com/viewblog.php?id=cmu2807&date=16-01-2018&group=27&gblog=31
7ความเข้าใจผิดของคนไทยต่อการบริบาลที่ห้องฉุกเฉินของรัฐ
https://www.bloggang.com/viewblog.php?id=cmu2807&date=26-01-2018&group=27&gblog=32
รพ.ชลบุรีจัดระบบคัดกรองห้องฉุกเฉิน ‘คนไข้-หมอ’ปลอดภัย ลดเจ็บ ตาย 2P Safety
https://www.bloggang.com/mainblog.php?id=cmu2807&month=16-09-2017&group=15&gblog=83
infographic 9ข้อควรรู้เรื่องเจ็บป่วยฉุกเฉินวิกฤติมีสิทธิทุกที่
https://www.bloggang.com/viewblog.php?id=cmu2807&date=06-06-2017&group=7&gblog=216




Sun, 2020-04-26 20:35 -- hfocus
https://www.hfocus.org/content/2020/04/19125
ในสถานการณ์การแพร่ระบาดของไวรัสโคโรานา 2019 หรือโรค โควิด-19 ความตระหนกแพร่เร็วกว่าไวรัส ประชาชนอีกมากยังรู้ว่าควรปฏิบัติตัวอย่างไร ขณะที่ผู้ติดเชื้อมีจำนวนเพิ่มขึ้นทุกวัน โรงพยาบาล แพทย์ พยาบาล ยา เวชภัณฑ์จะเพียงพอหรือไม่?
ถ้าผู้ติดเชื้อเพิ่มขึ้นถึงระดับหลักหมื่นหรือหลักแสนคน ระบบสาธารณสุขของไทยจะรับมือได้หรือ? แน่นอน ผู้คนจะนึกถึงห้องฉุกเฉินที่แออัดไปด้วยผู้ติดเชื้อ เราอยากให้ทำใจนิ่งๆ ก่อน และโฟกัสที่ ห้องฉุกเฉิน เพราะมันเป็นส่วนสำคัญในการกอบกู้ชีวิตคน ไม่ว่าจะในสถานการณ์ปกติหรือไม่ปกติเช่นที่เป็นอยู่
นิยามของห้องฉุกเฉินหรือ emergency room ในความเข้าใจของคุณคืออะไร?
อันที่จริงด้วยชื่อของมัน เราสามารถเข้าใจได้ทันทีโดยไม่ต้องอ้างอิงตำราการแพทย์ให้ยุ่งยาก แต่คุณรู้หรือไม่ว่า ร้อยละ 60 ของผู้ป่วยในห้องฉุกเฉินกลับไม่ใช่ผู้ป่วยฉุกเฉิน คุณอาจถามต่อว่า แล้วยังไง?
เมื่อห้องฉุกเฉินเป็นสถานที่สำหรับผู้ป่วยฉุกเฉินที่ต้องการการกู้ชีวิต แพทย์และพยาบาลต้องทำงานอย่างรวดเร็ว แม่นยำ เพื่อยืนขวางระหว่างผู้ป่วยกับความตาย หาก 100 คนในห้องฉุกเฉินมีผู้ป่วยทั่วไปที่สามารถรอรับการรักษาปกติได้ถึง 60 คน ไม่เพียงปัญหาความแออัดเท่านั้น มันยังหมายความว่าทรัพยากร-แพทย์ พยาบาล ยา เวชภัณฑ์ และเวลา จะถูกดึงไปใช้อย่างไม่มีประสิทธิภาพ พร้อมกับเพิ่มความเสี่ยงให้แก่ผู้ป่วยฉุกเฉินจริงๆ 40 คนที่เหลือ
เกิดเป็นคำพูดแบบขำปนขมในหมู่บุคลากรสาธารณสุขว่า ER ที่ควรย่อมาจาก Emergency Room แต่จริงๆ แล้วมันคือ Everything Room
แรกเริ่มเดิมที
ศาสตร์การแพทย์มีมานานนับพันปี หากว่ากันตามประวัติศาสตร์ตะวันตกก็สามารถถอยไปได้ประมาณเกือบ 500 ปีก่อนคริสตกาล ชาวกรีกที่ชื่อ ฮิปโปเครติส ถูกยกย่องให้เป็นผู้ให้กำเนิดวิชาแพทย์ คำปฏิญาณอันเป็นจริยธรรมของแพทย์ ที่เขาสร้างขึ้นยังคงถูกใช้สำหรับบัณฑิตแพทย์จนถึงปัจจุบัน
แต่ระบบบริการการแพทย์ฉุกเฉินยังอ่อนเยาว์อยู่มาก มันเพิ่งเกิดขึ้นเมื่อประมาณปี พ.ศ. 2300 หรือราวๆ กลางศตวรรษที่ 18 เมื่อนายแพทย์ Dominique-Jean Larrey เริ่มนำส่งทหารที่บาดเจ็บจากสงคราม หลังจากนั้นระบบการแพทย์ฉุกเฉินก็พัฒนาต่อเนื่อง อาจพูดได้ว่ามันเกิดและเติบโตด้วยสงคราม มุ่งช่วยเหลือทหารที่บาดเจ็บจากการสู้รบมากกว่าใช้กับประชาชน
ในส่วนของประเทศไทย ระบบการแพทย์ฉุกเฉินมีมาก่อนปี 2537 ในช่วงต้น การนำสู่ผู้บาดเจ็บยังทำโดยมูลนิธิต่างๆ ก่อนที่ภาครัฐจะเข้ามาจัดระบบ ปี 2532 กรมการแพทย์ กระทรวงสาธารณสุข สร้างอาคาร EMS ที่โรงพยาบาลราชวิถีสำหรับเป็นศูนย์กลางด้านการฝึกอบรมและการบริหารระบบบริการการแพทย์ฉุกเฉิน มีการพัฒนาขึ้นเป็นลำดับ กระทั่งเกิด พ.ร.บ.การแพทย์ฉุกเฉิน พ.ศ.2551 พร้อมกับมีการตั้งสถาบันการแพทย์ฉุกเฉินแห่งชาติ เพื่อพัฒนาระบบการแพทย์ฉุกเฉิน ทั้งในด้านกำลังคนที่ต้องมีหลักสูตรรองรับการผลิตและขึ้นทะเบียนตามหลักเกณฑ์ของคณะกรรมการการแพทย์ฉุกเฉิน (กพฉ.) การกำกับมาตรฐานครุภัณฑ์และอุปกรณ์ และเงินอุดหนุนบริการและพัฒนาระบบสนับสนุน โดยมีเป้าหมายสำคัญให้องค์กรปกครองส่วนท้องถิ่นเข้ามามีบทบาทหลักเฉพาะบริการกู้ชีพ
มุมมองและประสบการณ์ของแพทย์ฉุกเฉิน
ทว่า 12 ปีนับจากมีกฎหมายการแพทย์ฉุกเฉิน บุคลากรและระบบยังคงเผชิญอุปสรรคหลายประการ ไม่ว่าจะเป็นความรุนแรงในเชิงกายภาพและวาจาที่เกิดขึ้นในไทยและในต่างประเทศ ปัญหาการขาดแคลนบุคลากร ปัญหาความปลอดภัยของรถฉุกเฉิน เป็นต้น
นพ.เอกภักดิ์ ระหว่างบ้าน
นพ.เอกภักดิ์ ระหว่างบ้าน นายแพทย์ชำนาญการ สาขาเวชศาสตร์ฉุกเฉิน รพ.อุดรธานี หัวหน้าศูนย์สั่งการ 1669 ประจำจังหวัดอุดรธานี เล่าผ่านประสบการณ์ของตนว่า มีปัญหาอยู่ 3 ด้านคือด้านตัวบุคลากรในโรงพยาบาล ด้านนโยบายของรัฐบาล และด้านของประชาชน
ในส่วนนโยบายจากส่วนบน ถ้าเป็นสมัยก่อนเขาก็ยังไม่เข้าใจคำว่าฉุกเฉิน และคนส่วนใหญ่ที่เคยเรียนด้านฉุกเฉินมาก็ไม่ใช่หมอซึ่งเขาเล็งเห็นว่าห้องฉุกเฉินมีความสำคัญ แต่มันก็ค่อยๆ ดีขึ้นเรื่อยๆ เพราะตอนแรกเจ้าหน้าที่ยังติดปัญหาว่าสมัยก่อนเวลาเราเรียนคำว่าฉุกเฉินจะแบ่งเป็นพาร์ตๆ เช่น สาขาอายุรกรรมก็จะมีภาวะฉุกเฉินของเขา สาขาศัลยกรรมก็มีภาวะฉุกเฉินของเขา ซึ่งคำว่าฉุกเฉินของเขาแยกไปตามโรค เช่น เบาหวาน ความดันในภาวะฉุกเฉิน มันไม่ใช่ฉุกเฉินจริงๆ ในนิยามของเรา
นิยามของคำว่าฉุกเฉินก็คือวิกฤตต่อชีวิต เช่น ระบบหายใจ ระบบลำเลียงเลือด ความรู้สึกตัวไม่ผ่านเสี่ยงที่จะเสียชีวิตได้ รองลงมาจะเป็นพวก urgency คือเร่งด่วนเฉยๆ คนไข้ไม่เข้าใจว่าฉุกเฉินจริงๆ คืออะไรและไม่เข้าใจการปฐมพยาบาลเบื้องต้นและไม่เข้าใจว่าเมื่ออยู่ในภาวะฉุกเฉินประเทศไทยมีระบบรองรับอย่างไร ต้องติดต่อใคร เรายังไม่มีการประชาสัมพันธ์ที่ดี
ดูเหมือนโจทย์สำคัญประการหนึ่งคือ ประชาชนไม่รู้ว่าอะไรคือฉุกเฉิน ซึ่ง นพ.เอกภักดิ์ ให้มุมมองที่น่าสนใจว่า เบื้องต้นรัฐและบุคลากรสาธารณสุขต้องละวางอคติ การเห็นคนที่ตนรักเจ็บปวดจากความป่วยไข้ตรงหน้า มันย่อมฉุกเฉินเสมอ แต่แพทย์มีหน้าที่คัดแยกและสื่อสารกับญาติ คำว่า คัดแยก เป็นคีย์เวิร์ดสำคัญ เขากล่าวเพิ่มว่า ระบบการคัดแยกของไทยขณะนี้ถือว่าอยู่ระดับสากลเมื่อเทียบกับสมัยก่อนที่การคัดแยกอาจมีลักษณะ over triage หรือ under triage
over triage คือคัดกรองผิดพลาดว่าเป็นเคสฉุกเฉิน ในกรณีนี้ก็เพียงแค่สิ้นเปลืองทรัพยากรไปบ้าง ในกรณี under triage คือคัดกรองผิดพลาดว่าเป็นเคสไม่ฉุกเฉิน แต่จริงๆ แล้วฉุกเฉิน จุดนี้ความสูญเสียหมายถึงชีวิตผู้ป่วย
ห้องฉุกเฉิน รพ.อุดรธานี
ปัญหา 4 ข้อที่ห้องฉุกเฉินเผชิญอยู่
ก่อนหน้าปี 2559 การคัดแยกผู้ป่วยในแผนกอุบัติเหตุและฉุกเฉินของไทยมีถึง 5 ระบบ คงไม่ต้องบอกว่าความหลากหลายของเกณฑ์การคัดแยกสร้างปัญหาหรือไม่ สถาบันการแพทย์ฉุกเฉิน (สพฉ.) จึงได้วางเกณฑ์เพื่อใช้เป็นระบบเดียวกันไว้ 5 ระดับ โดยเรียงจากระดับไม่เร่งด่วนขึ้นไป ดังนี้ non-urgent, urgent, semi-urgent, emergent และ resuscitation
ถึงกระนั้น การคัดแยกผู้ป่วยฉุกเฉินก็ยังเผชิญปัญหาคือการขาดแคลนบุคลากรหรือเจ้าหน้าที่ในการคัดแยก บุคลากรมีประสบการณ์หรือทักษะความรู้ในการคัดแยกต่างกัน สถานที่คัดแยกไม่เหมาะสม ระบบคัดแยกภายในโรงพยาบาลไม่ตรงกัน เครื่องมือคัดแยกยังยุ่งยาก และผู้รับบริการไม่เข้าใจการคัดแยก อุปสรรคตรงนี้ สพฉ. ได้มีข้อเสนอแนะเพื่อการแก้ไขออกมา แต่เรื่องใหญ่ขนาดนี้ ไม่ง่ายที่จะทำคนเดียว
ห้องฉุกเฉินจึงเป็นวาระสำคัญที่กระทรวงสาธารณสุข (สธ.) สำนักงานหลักประกันสุขภาพแห่งชาติ (สปสช.) และ สพฉ. เห็นพ้องกันว่าถึงเวลาต้อง ปฏิรูป
นพ.สุรพงษ์ สืบวงศ์ลี อดีตรัฐมนตรีช่วยว่าการกระทรวงสาธารณสุข และผู้ร่วมพัฒนาระบบหลักประกันสุขภาพถ้วนหน้าในระยะแรก ที่ถือเป็นผู้อยู่เบื้องหลังคนหนึ่งในการขับเคลื่อนการปฏิรูปห้องฉุกเฉิน เคยให้สัมภาษณ์กับ HFocus (ชี้ห้องฉุกเฉินต้องเป็นระบบปิด ใครก็เข้าไม่ได้ ต้องมีการคัดกรอง ลดภาระหมอ EP) ว่า
ในระบบที่ถูกต้อง ห้องฉุกเฉินจะต้องเป็น Close system คือระบบปิด ใครก็เข้าไม่ได้ ต้องมีการคัดกรอง คือต้องมีจุดคัดกรองก่อนว่าไปห้องไหน ไปห้องสีเขียว ห้องเร่งด่วน หรือห้องฉุกเฉิน ควรมีเจ้าหน้าที่ตำรวจหรือเจ้าหน้าที่รักษาความปลอดภัยประจำอยู่หน้าห้องฉุกเฉินเพื่อป้องกันไม่ให้ใครเข้ามาได้ ห้องฉุกเฉินต้องเหมือนกับห้องผ่าตัดที่ไม่สามารถให้คนภายนอกเข้ามาได้ ขณะเดียวกันต้องให้ความสำคัญกับประเด็นการสื่อสารกับญาติที่รออยู่ด้วย อย่างที่โรงพยาบาลระยองจะมีการสื่อสารด้วยวงจรปิดแสดงให้เห็นว่าผู้ป่วยได้รับการดูแลอย่างไรอยู่ เช่นกำลังตรวจคลื่นหัวใจ กำลังส่งไปเอกซเรย์
นพ.สุรพงษ์ สืบวงศ์ลี
ปัจจุบัน สธ. ได้ของบประมาณผ่านสำนักงานปลัด สธ. เพื่อพัฒนาห้องฉุกเฉินจำนวน 151.5 ล้านบาท เพื่อนำร่องในโรงพยาบาลศูนย์ 21 แห่งในกรุงเทพและบางจังหวัด ปรับเปลี่ยนห้องฉุกเฉินให้แบ่งออกเป็น 2 ห้องตามระดับวิกฤติของผู้ป่วย และก่อนสิ้นปีงบประมาณ 2563 จะเพิ่มจำนวนโรงพยาบาลนำร่องเป็น 34 แห่ง และเพิ่มอีกเป็น 119 แห่งภายในปี 2564
หากจะสรุปสถานการณ์ปัญหาห้องฉุกเฉินเวลานี้ มีอยู่ 4 ประเด็นหลักคือ
1.ความแออัดของจำนวนผู้ป่วยเพิ่มมากขึ้นทั้งฉุกเฉินและไม่ฉุกเฉิน
2.การขาดผู้เชี่ยวชาญ
3.มีโอกาสเกิดเหตุการณ์ไม่พึงประสงค์
4.ขาดระบบข้อมูลห้องฉุกเฉินที่เป็นมาตรฐานเดียวกัน
5 ยุทธศาสตร์ปฏิรูปห้องฉุกเฉินของ สพฉ.
ด้าน ร.อ.นพ.อัจฉริยะ แพงมา เลขาธิการสถาบันการแพทย์ฉุกเฉินแห่งชาติ กล่าวว่า ทาง สพฉ. ได้จัดทำแผนหลักการแพทย์ฉุกเฉินแห่งชาติ ฉบับที่ 3.1 พ.ศ.25622564 (ปรับปรุงจากแผนหลักการแพทย์ฉุกเฉินแห่งชาติ ฉบับที่ 3 พ.ศ 2560-2564) ซึ่งมีการกำหนดยุทธศาสตร์ไว้ 5 ด้านเพื่อปฏิรูปห้องฉุกเฉิน แต่ก่อนจะไปถึงตรงนั้นมาฟังข้อมูลเบื้องต้นกันก่อน
ร.อ.นพ.อัจฉริยะ ให้ข้อมูลว่า ข้อมูลจากกระทรวงสาธารณสุขเมื่อ 2-3 ปีที่แล้ว มีผู้เข้ามาใช้บริการห้องฉุกเฉินปีละ 35 ล้านครั้ง แต่เป็นคนไข้ฉุกเฉินประมาณ 30 กว่าเปอร์เซ็นต์ ขณะที่มีการโทรมายังหมายเลข 1669 ปีละประมาณ 6 ล้านครั้ง ใน 6 ล้านครั้งมีการออกปฏิบัติการฉุกเฉินเพิ่มขึ้นจากหลักแสนกลายเป็นหลักล้าน โดยในปี 2562 ที่ผ่านมามีการออกปฏิบัติการ 1.8 ล้านครั้ง แสดงว่าการโทรมา 6 ล้านครั้ง จำนวนหนึ่ง ไม่ได้ออกปฏิบัติการ เป็นเพียงการให้คำแนะนำ และแนวโน้มของจำนวนการเข้าถึงบริการก็เพิ่มขึ้น
ร.อ.นพ.อัจฉริยะ แพงมา
เราเคยทำวิจัยว่า กลุ่มตัวอย่างมีการรับรู้ 1669 อย่างไร ตัวเลขอยู่ประมาณ 86 เปอร์เซ็นต์ส่วนเนื้อเรื่องความพึงพอใจมีอยู่ที่ประมาณ 80 กว่าเปอร์เซ็นต์เหมือนกัน แต่กลุ่มที่ไม่พอใจมีอยู่ประมาณ 14-15 เปอร์เซ็นต์ ไปดูกลุ่มที่ไม่ชอบใน 14 เปอร์เซ็นต์ เขาบอกว่าโทรไปแล้วถามเยอะ คุยนาน ตอบช้า สิ่งเหล่านี้มันมีเหตุผลว่าทำไมต้องถามเยอะ เราเจอปัญหาว่าคนโทรไม่รู้ว่าเราอยู่ไหนก็ต้องถามเรื่องสถานที่และเวลา ทั้งผู้ปฏิบัติงานทั้งหมดไม่ใช่องค์กรเดียว แต่เป็น multi agency และส่วนใหญ่ทำด้วยจิตอาสา ท้องถิ่นเองก็ยังไม่พร้อมที่จะลุกขึ้นมาทำ ภาพรวมคือเราทำงานบนความขาดขาดแคลน เป็นการบริหารทรัพยากรที่เรามีอยู่อย่างจำกัดให้เพียงพอ
โดยยุทธศาสตร์ 5 ด้าน ร.อ.นพ.อัจฉริยะ ชี้แจงรายละเอียดว่า ยุทธศาสตร์ที่ 1 คือเรื่องมาตรฐานการปฏิบัติการฉุกเฉิน เช่น เรื่องหน่วยปฏิบัติการเทคโนโลยีสารสนเทศที่เกี่ยวข้องกับการปฏิบัติการฉุกเฉิน ซึ่งมีการเคลื่อนไหวอยู่พอสมควรอย่างการออกประกาศคณะกรรมการการแพทย์ฉุกเฉินเรื่องหน่วยปฏิบัติการฉุกเฉินที่พูดถึงอำนาจหน้าที่ขอบเขตความรับผิดชอบ ซึ่งจะต้องมีกฎหมายลูกตามออกมา ขณะนี้อยู่ระหว่างการดำเนินการ ทั้งยังมีการจัดระบบระเบียบหน่วยปฏิบัติการใหม่ที่เดิมทีเขียนไว้ไม่ชัด โดยให้แบ่งเป็นประเภทอำนวยการกับประเภทปฏิบัติการแพทย์
ประเภทอำนวยการก็คือศูนย์รับแจ้งเดิมทีมีแค่ 1669 เฉยๆ แต่แบบใหม่จะมี 3 ระดับคือระดับพื้นฐาน ระดับสูง และระดับที่ปรึกษา เรากำลังขับเคลื่อนเรื่องนี้อยู่ ส่วนเรื่องของหน่วยปฏิบัติการแพทย์จะมีหน่วยพื้นฐานระดับสูงและระบบเฉพาะทาง ซึ่งระบบเฉพาะทางนี้จะพัฒนาไปเป็นระบบการแพทย์ฉุกเฉินที่มีความก้าวหน้าทันสมัยมากขึ้น
เฉพาะทางหมายถึงอะไร เช่นการเคลื่อนย้ายทางอากาศหรือการเคลื่อนย้ายคนไข้ที่มีภาวะทางสมอง หัวใจ ซึ่งในกรณีที่ยังไม่พ้นภาวะฉุกเฉินจะส่งต่อระหว่างโรงพยาบาลชุมชนมาโรงพยาบาลจังหวัดมาที่โรงพยาบาลศูนย์ก็ต้องมีมาตรฐานของการปฏิบัติการฉุกเฉินเกิดขึ้นซึ่งอยู่ระหว่างการดำเนินการ
ในเรื่องรถบริการฉุกเฉินที่ สพฉ. ทำตอนนี้ก็มีทั้งรถของท้องถิ่นรถของมูลนิธิและรถของหน่วยงานของรัฐ ตอนนี้มีกลุ่มใหม่เกิดขึ้นคือรถเอกชน เราพยายามที่จะนำทั้งหมดนี้มาบูรณาการกันเพื่อให้เกิดการควบคุมกำกับให้มีมาตรฐานทั้งเรื่องหน่วย ตัวคน และรถ ซึ่ง สพฉ. กำลังพัฒนาเกณฑ์มาตรฐานหน่วยปฏิบัติการฉุกเฉินหรือ Thailand EMS accreditation ถือว่าเราใช้เวลาพอสมควรที่จะเซตพวกนี้ขึ้นและอยู่ระหว่างการดำเนินการ
ยุทธศาสตร์ที่ 2 เป็นเรื่องบุคลากรที่ยังขาดแคลน ร.อ.นพ.อัจฉริยะ ยกตัวอย่างกรณี นักปฏิบัติการฉุกเฉินการแพทย์ หรือ paramedic competency ทาง สพฉ. กำลังเสนอเรื่องนี้ไปยังคณะกรรมการโรคศิลปะ ให้รับนักฉุกเฉินการแพทย์เป็นผู้ประกอบโรคศิลปะ ซึ่งผ่านคณะกรรมการโรคศิลปะแล้วและอยู่ระหว่างการดำเนินการออกเป็นกฎหมายเพื่อตั้งสภาวิชาชีพ จะเป็นการเพิ่มศักยภาพของผู้ปฏิบัติการในระดับมืออาชีพเพิ่มขึ้น ไม่เพียงเท่านั้น สพฉ. กำลังจะออกข้อบังคับใหม่ซึ่งจะทำให้ระยะเวลาการเรียนเป็นนักฉุกเฉินการแพทย์สั้นลง แต่มีประสิทธิภาพเท่ากัน โดยแนวทางอาจจะเป็นการนำผู้ที่จบปริญญาตรีตรีสาขาใดก็ได้มาเรียนเพิ่ม 2 ปี ก็จะเป็นการเพิ่มจำนวนมืออาชีพในกลุ่มนี้เร็วขึ้น
สิ่งที่ต้องทำต่อคือต้องหาที่ลงให้เขา ตอนนี้ก็กำลังเจรจากับ ก.พ. (สำนักงานคณะกรรมการข้าราชการพลเรือน) เพื่อให้กำหนดมาตรฐานคุณวุฒิตำแหน่งให้สามารถกำหนดตำแหน่งในองค์กรปกครองส่วนท้องถิ่นได้
ส่วนที่อยู่ในโรงพยาบาลของรัฐก็ต้องเรียนว่ามีข้อจำกัดเรื่องงบประมาณ มีความพยายามมากมายตั้งแต่เรื่องการขอขึ้นค่าตอบแทนและสิทธิประโยชน์ต่างๆ เพื่อดึงดูดและจูงใจบุคลากรให้อยู่ในภาครัฐ ผมไม่พูดคำว่าไหลหรือไม่ไหล เอกชนเองก็พยายามดีดตัวเพื่อหนี เรียกว่าเอาราคามาสู้ แต่สำหรับผมในเรื่องประเด็นของแพทย์คนที่กำกับเรื่องนี้คือวิทยาลัยแพทย์ฉุกเฉินแห่งประเทศไทยซึ่งเป็นกลไกของแพทยสภา จากเดิมมีแค่หลักสิบหลักร้อยตอนนี้อยู่ที่ประมาณ 700 กว่าคนและมีเป้าในอีก 10 ปีข้างหน้าจะต้องเป็น 1,500 คน ผมคิดว่าถ้าถึง 1,500 คนไม่ว่าจะอยู่ภาครัฐและเอกชนน่าจะเพียงพอในการเคลื่อนระบบฉุกเฉินไปได้
ยุทธศาสตร์ที่ 3 คือกลไกสนับสนุนต่างๆ ไม่ว่าจะเป็นเรื่องกฎหมาย กองทุนการแพทย์ฉุกเฉิน และการวิจัย ซึ่งอยู่ระหว่างการขับเคลื่อน แต่ยังมีข้อจำกัดคือกองทุนได้รับเงินสนับสนุนจากรัฐบาลน้อยกว่าที่ควรจะได้รับ แต่ในเชิงทิศทางถือว่ามาถูกทางแล้ว
ยุทธศาสตร์ที่ 4 คือการพัฒนาศักยภาพและการมีส่วนร่วม สพฉ. ได้เดินหน้าพัฒนาศักยภาพองค์กรปกครองส่วนท้องถิ่น (อปท.) ซึ่งเป็นไปตามทิศทางของการปฏิรูปประเทศ ต่อไปนี้ศูนย์รับแจ้ง 1669 จะไปอยู่ที่ท้องถิ่นระดับองค์การบริหารส่วนจังหวัด โดยปัจจุบันนี้ดำเนินแล้ว 8 แห่ง ประกอบด้วย กรุงเทพมหานคร สงขลา อุบลราชธานี มหาสารคาม สระแก้ว ลำพูน พัทลุง และชุมพร มีเป้าหมายว่าจะทำทั่วประเทศ นอกจากนี้ ยังทำความร่วมมือกับสภาวิชาชีพอย่างวิทยาลัยแพทย์ฉุกเฉินแห่งประเทศไทย สภาการพยาบาล กระทรวงสาธารณสุข รวมถึงภาคเอกชน องค์กรไม่แสวงหากำไรต่างๆ
ยุทธศาสตร์สุดที่ 5 คือภาคประชาชน การสื่อสารสาธารณะ สพฉ. พยายามทำในหลายมิติมาก เช่น การรับรู้ภาวะฉุกเฉิน ซึ่งกำลังขับเคลื่อนผ่านโครงการจิตอาสาพระราชทาน 904 โดยการให้ความรู้ประชาชนให้มีความรู้เรื่องการปฐมพยาบาลและการใช้เครื่อง AED (Automted External Defibrillator หรือเครื่องกระตุกหัวใจด้วยไฟฟ้าชนิดอัตโนมัติ) เพื่อให้ประชาชนมีความรู้ในการดูแลตัวเองเรื่องต้นก่อนที่ทีมฉุกเฉินจะไปถึง
สปสช. แนวร่วมและแรงหนุน
ด้านสำนักงานหลักประกันสุขภาพแห่งชาติ (สปสช.) ที่ดูแลสวัสดิการด้านสุขภาพคนไทยกว่า 48 ล้านคน ได้ปรึกษาหารือกับทางกระทรวงสาธารณสุข เล็งเห็นความจำเป็นในการปฏิรูปห้องฉุกเฉิน จึงมีการออกประกาศตามข้อ 10 วรรคสองของข้อบังคับมาตรา 7 กำหนดเพิ่ม เหตุสมควรอื่นเพื่อลดความแออัดในห้องฉุกเฉินและเพิ่มคุณภาพในการใช้บริการนอกเวลาราชการ เพื่อให้ผู้ป่วยฉุกเฉินไม่รุนแรง (สีเขียว) และผู้ป่วยที่มีความจำเป็นต้องรับบริการนอกเวลาราชการไม่ต้องเสียค่าใช้จ่ายและได้รับบริการที่มีคุณภาพมาตรฐาน โดยกำหนดเงื่อนไขการจัดบริการนอกเวลาราชการเฉพาะหน่วยบริการเฉพาะที่มีศักยภาพตามแนวทางบริการฉุกเฉินคุณภาพ โดยแยกจัดบริการเป็น 2 ห้องตามมาตรฐานคือห้องฉุกเฉินคุณภาพเพื่อดูแลผู้ป่วยฉุกเฉินวิกฤตและเจ็บป่วยฉุกเฉินเร่งด่วน (สีแดงและสีเหลือง) และห้องฉุกเฉินไม่รุนแรงเพื่อดูแลผู้ป่วยฉุกเฉินไม่รุนแรง (สีเขียว) และที่มีความจำเป็นต้องรับบริการนอกเวลา พร้อมแยกระบบข้อมูลบริการนอกเวลาราชการ
การดำเนินการข้างต้นสอดคล้องกับข้อเสนอแนะของ สปสช. โดย นพ.การุณย์ คุณติรานนท์ รองเลขาธิการ สปสช. ที่มีอยู่ 3 ข้อ ได้แก่ การพัฒนาระบบบริการที่มีมาตรฐาน การสร้างระบบสนับสนุนที่มีมาตรฐาน และการพัฒนาและธำรงรักษากำลังคน
นพ.การุณย์ คุณติรานนท์
ในส่วนการสร้างระบบสนับสนุนจะมี 2 หลักคือการพัฒนาอาคารสถานที่และการเชื่อมโยงข้อมูลด้านการแพทย์ฉุกเฉิน ส่วนด้านการพัฒนาและธำรงรักษากำลังคนจะมีการค่าตอบแทนเป็น 4,400 บาทต่อเวรสำหรับแพทย์เวชศาสตร์ฉุกเฉิน การวางแผนเพิ่มอัตราการผลิตพยาบาลเวชปฏิบัติฉุกเฉินและค่าตอบแทนเพิ่มสำหรับตำแหน่งที่มีเหตุพิเศษของผู้ปฏิบัติงานด้านการสาธารณสุข (พ.ต.ส.) ส่วนสุดท้ายคือการเพิ่มอัตราการผลิตนักปฏิบัติการฉุกเฉินทางการแพทย์ พร้อมทั้งผลักดันให้มีใบประกอบโรคศิลปะและกำหนดตำแหน่งในกระทรวงสาธารณสุข ซึ่งสอดคล้องกับแนวทางที่ สพฉ. วางไว้
นอกจากนี้ สปสช. จะมีการจ่ายชดเชยค่าบริการสาธารณสุขนอกเวลาราชการในกรณีผู้ป่วยฉุกเฉินไม่รุนแรงและผู้ป่วยที่มีความจำเป็นต้องรับบริการนอกเวลาราชการนี้ ซึ่งเริ่มไปเมื่อวันที่ 1 ธันวาคม 2562 โดยในปีงบประมาณ 2563 มีโรงพยาบาลร่วมนำร่องจำนวน 34 แห่ง ซึ่งผู้ป่วยฉุกเฉินไม่รุนแรงและผู้ป่วยที่มีความจำเป็นต้องรับบริการนอกเวลาราชการไม่ต้องเสียค่าใช้จ่าย
สปสช.มีนโยบายสนับสนุนการปฏิรูปห้องฉุกเฉินตามข้อเสนอของกระทรวงสาธารณสุขเพื่อให้ผู้ป่วยฉุกเฉินได้รับบริการที่มีคุณภาพมากขึ้น เพื่อให้ห้องฉุกเฉินเป็นพื้นที่ดูแลเฉพาะรับผู้ป่วยฉุกเฉินวิกฤตและผู้ป่วยเจ็บป่วยฉุกเฉินเร่งด่วนเท่านั้น ขณะเดียวกันเพิ่มความสะดวกให้กับผู้ป่วยฉุกเฉินไม่รุนแรงและผู้ป่วยที่มีความจำเป็นต้องรับบริการนอกเวลาราชการโดยไม่เสียค่าใช้จ่าย นอกจากช่วยลดความแออัดในห้องฉุกเฉินแล้วยังลดความขัดแย้งระหว่างบุคลากรทางการแพทย์กับผู้ป่วยและญาติในความเห็นที่ไม่ตรงกันกรณีเจ็บป่วยฉุกเฉิน นพ.การุณย์ เคยกล่าวกับ HFocus
จุดนี้ต้องเติมข้อมูลเรื่องการพัฒนาอาคารสถานที่ เพราะผู้อ่านอาจสงสัยว่าเกี่ยวข้องกับการปฏิรูปห้องฉุกเฉินอย่างไร
ขณะที่ นพ.เอกภักดิ์ อธิบายว่า เดิมทีโรงพยาบาลเป็นของราชการโครงสร้างอาคารต่างๆ ไม่รองรับกับระบบสมัยใหม่จึงต้องมีการปรับแต่งเปลี่ยนแปลง เช่น แนวทางการรักษาของต่างประเทศ รถฉุกเฉินจะต้องเข้า-ออกตามช่องทางที่กำหนด เพื่อให้การลำเลียงผู้ป่วยฉุกเฉินมีประสิทธิภาพ เป็นต้น
อนาคตที่แสนท้าทาย
ร.อ.นพ.อัจฉริยะ ยังเพิ่มเติมมาตรการที่จะต้องพัฒนาต่อในอนาคต นั่นก็คือระบบอำนวยการทางการแพทย์ฉุกเฉิน เขาขยายความว่า
คำว่าการแพทย์ฉุกเฉินหลายคนจะคิดถึงเฉพาะเรื่องอุบัติเหตุหรือเหตุฉุกเฉินนอกโรงพยาบาล แต่ความจริงแล้วคำว่าการแพทย์ฉุกเฉินคือตั้งแต่เกิดเหตุ มีคนไปโทรแจ้ง มีคนไปรับที่จุดเกิดเหตุ นำคนไข้ไปส่งห้องฉุกเฉิน แล้วเลยไปถึงห้องฉุกเฉินโรงพยาบาลหรือส่งต่อ เพราะฉะนั้นระบบการแพทย์ครอบคลุมทั้งในและนอกโรงพยาบาล ดังนั้น ส่วนที่สำคัญคือถ้าแพทย์ฉุกเฉินทำงานแต่ในห้องฉุกเฉินก็จะเป็นแบบตั้งรับแบบเดิม แต่เราพยายามพัฒนากลุ่มแพทย์ฉุกเฉินให้มีความเฉพาะทางขึ้นไปอีก ให้เป็นแพทย์อำนวยการฉุกเฉินในการดูเคสฉุกเฉินนอกโรงพยาบาลว่าสมควรเข้าโรงพยาบาลไหน
เดิมทีเมื่อมีเหตุฉุกเฉินเกิดขึ้น โทรเรียกศูนย์ ศูนย์ส่งรถไป รถก็นำส่ง มันจะเป็นเพียงแค่การขนส่งแต่ระบบใหม่ที่ควรจะต้องพัฒนาก็คือต้องมีแพทย์คอยคุมการปฏิบัติงานของหน่วยหรือของทีมที่ออกไปปฏิบัติงานทั้งที่อยู่ในศูนย์รับแจ้งและที่จุดเกิดเหตุ แบบนี้อาจจะรักษาที่จุดเกิดเหตุแล้วจบเลยก็ได้ ไม่ต้องพามาที่ห้องฉุกเฉิน แต่ว่าหมอเป็นคนสั่งหรือหมออาจเห็นว่าโรงพยาบาลนี้คนไข้แน่น ไปอีกโรงพยาบาลหนึ่งที่มีศักยภาพใกล้เคียงกันและรับคนไข้เฉพาะทางได้ตรงจุด เรื่องนี้ สพฉ. กำลังทำและนำร่องในเขตสุขภาพที่ 6 7 และ 1 สิ่งเหล่านี้จะทำให้กลไกมีประสิทธิภาพสูงขึ้น
นอกจากนี้ ความเปลี่ยนแปลงทางสังคมก็กำลังส่งผลต่อการแพทย์ฉุกเฉินในอนาคต โดยเฉพาะบทบาทของภาคเอกชน ร.อ.อัจฉริยะ อธิบายว่า เวลาพูดถึงภาคเอกชนสามารถแยกได้เป็น 2 ส่วนคือองค์กรที่ไม่แสวงกำไร เช่น มูลนิธิและสมาคมต่างๆ กับส่วนที่เป็นโรงพยาบาลเอกชน ซึ่งส่วนนี้เป็นส่วนที่เราจะมาพิจารณากัน
ส่วนของโรงพยาบาลเอกชนในอดีตมีบทบาทเข้ามาช่วยในระบบการแพทย์ฉุกเฉินไม่มาก เพราะเป็นการสมัครใจ ไม่ทำก็ได้ แต่ตั้งแต่ปี 2560 เป็นต้นมามีกฎหมายและมติ ครม. เรื่องโครงการฉุกเฉินวิกฤตมีสิทธิทุกที่ ทำให้โรงพยาบาลเอกชนทุกแห่งต้องเข้ามามีบทบาทในเรื่องนี้ แต่ส่วนใหญ่เป็นการตั้งรับคือคนไข้ฉุกเฉินเข้าโรงพยาบาลเอกชนแล้วไม่เสียค่าใช้จ่ายถ้าเป็นกรณีฉุกเฉินวิกฤต
บทบาทในอนาคตควรจะเป็นอย่างไรผมเรียนว่าเราคงไม่สามารถไปบังคับให้โรงพยาบาลเอกชนมาทำเป็นหน่วยฉุกเฉินได้ แต่ผมเชื่อว่าจะเกิดเทรนด์ใหม่คือระบบบริการฉุกเฉินสำหรับเอกชนที่แสวงหากำไร อาจจะมีบริษัทเอกชนที่ตั้งขึ้นมาเพื่อทำ ambulance service ซึ่งก็คงต้องเข้ามาอยู่ในระบบมาตรฐานเดียวกันกับระบบการแพทย์ฉุกเฉิน ทำไมตลาดนี้กำลังจะโต หนึ่ง เพราะจำนวนคนเพิ่มขึ้น คนแก่ขึ้นเรื่อยๆ เวลาเจ็บป่วยไม่สบายไปหาหมอ เขาอาจจะนั่งไม่ได้ เขาอาจต้องการรถนอนแต่รถนอนที่อยู่ในระบบการแพทย์ฉุกเฉิน ก็ไม่เพียงพอที่จะให้บริการกลุ่มนี้ทำให้อาจมี private ambulance service เกิดขึ้น
ปัจจุบัน แม้จะยังไม่มีกฎหมายรองรับ แต่ธุรกิจประเภทนี้ก็เกิดขึ้นแล้ว ซึ่งทาง สพฉ. ได้ทำการหารือกับหน่วยงานต่างๆ ที่เกี่ยวข้องเพื่อให้มีการกำกับดูแลมาตรฐาน คำถามที่ท้าทายต่อจากนี้ก็คือจะมีการดึงบุคลากรด้านการแพทย์ฉุกเฉินออกจากระบบรัฐหรือไม่ ร.อ.นพ.อัจฉริยะ ตอบว่า
ถ้ามันโฟลว์เป็นระบบเดียวกันคงไม่กระทบ แต่ถ้ามองว่าตัว public emergency service ต้องเป็นภาครัฐเท่านั้น อันนี้กระทบแน่ คนจะไหลออกไปเพราะได้เงิน และเป็นราคาที่ตกลงกัน ขณะที่ราคาที่รัฐจ่าย 350 บาทถึง 500 บาท ซึ่งต่างกันมาก ตรงนี้คงต้องมากำหนดกลไกพอสมควรในการควบคุม
ทั้งหมดนี้เป็นแนวทางปฏิรูปห้องฉุกเฉินที่กำลังดำเนินไป เพื่อให้การบริการประชาชนมีประสิทธิภาพ พร้อมกันนั้น สถานการณ์ก็เปลี่ยนแปลงรวดเร็ว ทั้งการเป็นสังคมผู้สูงอายุ การแพร่ระบาดของไวรัสโควิด-19 การมีบทบาทเพิ่มขึ้นของภาคเอกชน เป็นต้น และนี่เป็นความท้าทายที่หน่วยงานด้านสาธารณสุขต้องเร่งรับมือ
เขียน : กฤษฎา ศุภวรรธนะกุล