|
|
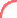 |
 |
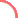 |
 |
| |
|
ภาพจาก อัลตร้าซาวด์ 4 มิติ
อายุครรภ์ 7 สัปดาห์ค่ะ เห็นแขนละค่ะ
| Create Date : 08 พฤษภาคม 2554 | | |
| Last Update : 8 พฤษภาคม 2554 13:44:47 น. |
| Counter : 1064 Pageviews. |
| |
|
 |
|
|
|
การตรวจครรภ์ด้วยอัลตร้าซาวด์ 4 มิติ
การตรวจครรภ์ด้วยอัลตร้าซาวด์ 4 มิติ
อัลตร้าซาวด์นั้นเป็นคลื่นเสียงชนิดหนึ่ง ซึ่งมีความถี่สูงเกินกว่า 20,000 Hz คลื่นเสียงอัลตร้าซาวด์นี้ปัจจุบันได้ถูกนำมาพัฒนาเป็นเครื่องมือใช้ในอุตสาหกรรมต่างๆมากมาย รวมทั้งในทางการแพทย์ ซึ่งได้พัฒนาอัลตร้าซาวด์มาใช้ในการตรวจวินิจฉัยโรคต่างๆ จนกลายมาเป็นเครื่องมือที่มีประโยชน์มหาศาลสำหรับแพทย์และผู้ป่วย
อัลตร้าซาวด์ 4 มิติ ทำงานอย่างไร?
หลักการทำงานของเครื่องอัลตร้าซาวด์ก็คือ เครื่องจะทำการส่งคลื่นเสียงอัลตร้าซาวด์ออกไปจากหัวตรวจ ผ่านผิวหนังลงไปยังเนื้อเยื่อที่อยู่ภายในร่างกาย แล้วสะท้อนกลับออกมา แต่เนื้อเยื่อต่างๆในร่างกายของเรานั้นมีความสามารถในการดูดซับคลื่นอัลตร้าซาวด์ไม่เท่ากันจึงสะท้อนคลื่นกลับออกมาแตกต่างกัน หัวตรวจจะทำหน้าที่รับสัญญาณคลื่นเสียงที่สะท้อนกลับมาในระดับต่างๆ และคอมพิวเตอร์ที่อยู่ในเครื่องอัลตร้าซาวด์จะทำการประมวลสัญญาณที่สะท้อนกลับมาและสร้างเป็นภาพขึ้นมาได้
อัลตร้าซาวด์แบบ 2 มิติ คือ ภาพที่มีความกว้างและความยาว หรือภาพตัดขวางตามแนวของคลื่นเสียงที่ถูกส่งออกไป ซึ่งจะสามารถมองเห็นได้ทีละระนาบในแต่ละครั้ง แม้ว่าภาพที่จะได้จะให้ข้อมูลที่เป็นประโยชน์มาก แต่ภาพที่เห็นจะดูไม่เหมือนทารก แต่ในเครื่อง อัลตร้าซาวด์ สมัยใหม่นั้นเครื่องจะเก็บสะสมปริมาตรของเสียงที่สะท้อนออกมาหากหัวตรวจในแบบดิจิทัล และแสดงภาพออกมาเป็นภาพ 3 มิติ ซึ่งมีความลึกของภาพ ทำให้ภาพของทารกดูเหมือนจริงมากยิ่งขึ้นและยิ่งไปกว่านั้นเครื่องตรวจ อัลตร้าซาวด์ 4 มิติ ยังสามารถเก็บภาพ 3 มิติแต่ละภาพไว้แล้วนำมาแสดงผลเรียงต่อกันกลายเป็นภาพเคลื่อนไหวเสมือนเหตุการณ์จริงที่เกิดขึ้นในขณะนั้น จึงเรียกภาพที่เห็นนี้ว่า Real time ด้วยเทคโนโลยี อัลตร้าซาวด์ 4 มิติ นี้จึงช่วยให้เราสามารถศึกษาพฤติกรรมต่างๆ ของทารกในครรภ์ได้อย่างชัดเจน
ข้อดีของการตรวจอัลตร้าซาวด์ 4 มิติ
ระยะเวลาในการตรวจครรภ์สั้นลง เนื่องจากสามารถมองเห็นร่างกายของทารกและอวัยวะต่างๆ ได้จากภาพที่เก็บไว้ในคอมพิวเตอร์
อวัยวะภายนอกของทารกในครรภ์สามารถมองเห็นได้ชัดเจนกว่าการตรวจด้วยอัลตร้าซาวด์ 2 มิติ เช่น ใบหน้า แขน ขา นิ้วมือ
พฤติกรรมต่างๆ ของทารกในครรภ์สามารถมองเห็นได้อย่างชัดเจน ซึ่งการตรวจด้วย อัลตร้าซาวด์ 2 มิติ อาจมองเห็นได้ยาก หรือไม่อาจมองเห็นได้ ยกตัวอย่างเช่น สามารถมองเห็นทารกกำลังหาว ดูดนิ้ว ยิ้ม กลืนน้ำคร่ำ กระพริบตา หรือขยับนิ้วมือ
ความผูกพันในครอบครัวระหว่างพ่อแม่ลูกเริ่มก่อตัวขึ้นตั้งแต่ทารกยังอยู่ในครรภ์
อัลตร้าซาวด์ 4 มิติ ตรวจอะไรได้บ้าง?การตวจ อัลตร้าซาวด์ 4 มิติ แม้ว่าจะนำมาซึ่งความปลื้มปิติของคุณพ่อคุณแม่และสมาชิกในครอบครัว แต่ควรพึงระลึกว่าการ อัลตร้าซาวด์ 4 มิติ มิใช่แค่เป็นการตรวจเพื่อความบันเทิงสุขภาพของทารกในครรภ์จะได้รับความสนใจเป็นอันดับแรก และแพทย์จะทำการประเมินว่าทารกมีการเจริญเติบโต และมีพัฒนาการใน ครรภ์เหมาะสม ซึ่งรวมถึง
ตำแหน่ง ทารก สายสะดือ และปริมาณน้ำคร่ำที่อยู่ล้อมรอบ ทารก
โครงสร้างกะโหลกศรีษะและสมอง ทารก
หัวใจ และการไหลเวียนเลือดของ ทารก
กระดูกสันหลัง กระเพาะอาหาร กระเพาะปัสสาวะ และไตของ ทารก
แขน ขา มือ เท้า และนิ้ว
ใบหน้า และอวัยวะต่างๆ บนใบหน้าของ ทารก
เพศของทารก (หากต้องการให้แจ้งให้ทราบ)
อัตราการเจริญเติบโตของทารก ขนาดรอบศีรษะ ความยาวและน้ำหนัก
อายุครรภ์ที่เหมาะสมในการตรวจอัลตร้าซาวด์ 4 มิติ
ทุกช่วงของอายุครรภ์สามารถทำการตรวจด้วยอัตร้าซาวด์ 4 มิติได้ ในช่วงอายุครรภ์น้อยๆ จะช่วยให้สามารถมองเห็นภาพของ ทารกทั่วร่างกาย ในขณะที่การตรวจในช่วงที่อายุครรภ์มากจะช่วยให้มองเห็นรายละเอียดต่างๆ ของร่างกายของทารกได้มากขึ้น เนื่องจากมีการพัฒนาอวัยวะต่างๆ ของร่างกายไปมาก อย่างไรก็ตามสำหรับการตั้งครรภ์เดี่ยวช่วงอายุครรภ์ที่จะให้ภาพที่ดีที่สุดจะอยู่ในช่วงอายุครรภ์ 26 - 33 สัปดาห์ สำหรับการตั้งครรภ์แฝดช่วงอายุครรภ์ 24 - 28 สัปดาห์
| Create Date : 08 กรกฎาคม 2553 | | |
| Last Update : 8 กรกฎาคม 2553 10:25:43 น. |
| Counter : 519 Pageviews. |
| |
|
| |
|
|
|
การผ่าตัดมดลูกผ่านกล้อง
(Total Laparoscopic Hysterectomy)
ในแต่ละปีมีผู้หญิงไทยไม่น้อยกว่า 4 หมื่นราย จะถูกตัดมดลูกออกไป และ 80% ของผู้ป่วยมีอายุระหว่าง 40 ถึง 59 ปี จึงถือได้ว่าการตัดมดลูกเป็นงานประจำที่สูตินรีแพทย์ต้องปฏิบัติอยู่เสมอเนื่องจาก โรคที่เกิดขึ้นที่มดลูกหรือความผิดปกติที่จำเป็นต้องตัดมดลูกมีอยู่หลายสาเหตุ ปัจจุบันวิวัฒนาการทางการแพทย์ที่มีมาอย่างต่อเนื่อง ช่วยให้การตัดมดลูกนี้เป็นหัตถการที่มีความปลอดภัยสูง คนไข้เจ็บตัวน้อยลง และมีระยะเวลาฟื้นตัวเร็ว สามารถผ่าตัดมดลูกออกผ่านทางรูเล็กๆขนาด 1 เซนติเมตร โดยไม่ต้องเปิดแผลใหญ่ที่หน้าท้องได้อย่างง่ายดาย
มดลูก คืออวัยวะสำหรับทำหน้าที่ในการตั้งครรภ์แบ่งออกเป็น 3 ส่วนคือ
ตัวมดลูก เป็นส่วนที่ส่วนที่ใหญ่ที่สุด มีหน้าที่ห่อหุ้มตัวอ่อนเวลาตั้งครรภ์ มีเยื่อบุมดลูกอยู่ภายใน สำหรับให้ตัวอ่อนฝังตัวเกาะอยู่ และชั้นกล้ามเนื้อมดลูกอยู่ภายนอก
ปากมดลูก ส่วนล่างลงมา มีหน้าที่เป็นทางเข้าออกเชื่อมต่อระหว่างโพรงมดลูกและช่องคลอด
ท่อนำไข่ มี 2 ข้าง ทำหน้าที่เป็นที่ปฏิสนธิของไข่และอสุจิ และเป็นท่อลำเลียงตัวอ่อนเข้ามาในโพรงมดลูก
ส่วนอวัยวะอื่นที่ไม่ใช่มดลูกแต่ติดอยู่กับมดลูก คือ รังไข่ มี 2 ข้าง ซ้าย - ขวา ทำหน้าที่ 2 อย่าง คือผลิตเซลล์ไข่ และผลิตฮอร์โมนเพศสตรี เพื่อให้ร่างกายและจิตใจคงความเป็นสตรีที่สมบูรณ์
ความหมายของคำว่า ตัดมดลูก
คำว่า ตัดมดลูก โดยทั่ว ๆ ไป หมายถึง การตัดเอามดลูกและปากมดลูกออก แต่ในทางการแพทย์อาจแบ่งออก เป็นสามประการคือ
1. การตัดมดลูกและปากมดลูกออก (Total Hysterectomy) เหลือรังไข่ไว้ 1 ข้างหรือทั้ง 2 ข้าง เพื่อให้คงการทำงานที่สร้างฮอร์โมนของรังไข่ไว้ เพื่อให้ร่างกายแข็งแรง และเข้าสู่ภาวะวัยทองตามธรรมชาติ
2. ตัดเฉพาะส่วนของมดลูกเหลือปากมดลูกไว้ (Subtotal Hysterectomy) วิธีนี้ทำน้อยมาก อาจจะทำในกรณีที่การตัดปากมดลูกเอาออกยาก บางคนเชื่อว่าการคงเก็บปากมดลูกไว้จะช่วยป้องกันการหย่อนของช่องคลอดที่เหลืออยู่ และอาจเกี่ยวข้องกับความรู้สึกทางเพศของสตรี มีการศึกษาพบว่า การตัดแบบเหลือปากมดลูกไว้ ทำได้ง่ายกว่าตัดมดลูกและปากมดลูกทั้งหมด อย่างไรก็ตามกรณีที่มีปากมดลูกเหลืออยู่ ก็มีโอกาสเกิดมะเร็งปากมดลูกได้เหมือนเดิม ดังนั้นจึงต้องมีการตรวจมะเร็งปากมดลูกประจำปีเหมือนปกติ
3. การตัดมดลูกเหมือนแบบที่ 1 หรือ แบบที่ 2 แต่เอารังไข่ออกไปด้วยทั้ง 2 ข้าง (Total Abdominal Hysterectomy-Bilateral Salpingo-Oopherectomy)
ความแตกต่างของแบบนี้ จาก 2 แบบแรก คือจะไม่มีรังไข่สำหรับผลิตฮอร์โมนเพศ โดยเฉพาะที่สำคัญคือ เอสโตรเจน (Estrogen) อยู่อีกต่อไป มักจะทำในกรณีที่อายุมากแล้ว รังไข่หมดหน้าที่แล้ว หรือรังไข่มีพยาธิสภาพ หรือมีเนื้องอกมะเร็งที่อื่น ที่ฮอร์โมนเอสโตรเจน จะไปทำให้มันลุกลามมากขึ้น วิธีการนี้จะทำให้ร่างกายขาดฮอร์โมนเอสโตรเจน เหมือนกับคนที่หมดระดูแล้ว ซึ่งจะต้องพิจารณาถึงการให้ฮอร์โมนทดแทนต่อไป
สำหรับวิธีการผ่าตัดมดลูก มี 3 วิธี คือ
1. การผ่าตัดทางหน้าท้อง (Total Abdominal Hysterectomy) เป็นวิธีผ่าตัดที่ทำกันเป็นส่วนใหญ่เพราะทำได้ง่าย คือ การกรีดแผลที่หน้าท้องยาว 6 - 8 นิ้ว และใช้เครื่องมือถ่างขยายเปิดหน้าท้อง และทำการผ่าตัดเอามดลูกออกทางหน้าท้อง แล้วจึงเย็บปิด แผลที่เกิดขึ้นทางหน้าท้องจะเหมือนกับแผลผ่าตัดคลอด ถึงแม้ปัจจุบันจะมีการผ่าตัดตามแนว บิกีนีไลน์ เพื่อความสวยงามของหน้าท้อง แต่บาดแผลที่ยาวถึง 6 - 8 นิ้ว ก็ส่งผลให้เกิดความเจ็บปวด และต้องพักฟื้นร่างกายนาน 1-2 สัปดาห์ กว่าจะเริ่มทำงานเบาๆได้ และอาจต้องใช้เวลานานเป็นเดือนกว่าจะสามารถมีกิจวัตรประจำวันกลับมาเป็นปกติ
2. การผ่าตัดทางช่องคลอด (Vaginal Hysterectomy) คือ การเอาก้อนมดลูกผ่านทางช่องคลอด วิธีนี้ไม่มีแผลทางหน้าท้อง แต่ทำยากกว่าวิธีแรก และมีข้อจำกัด เนื่องจากขนาดของช่องคลอด และความผิดปกติบางอย่างมีผลทำให้ไม่สามารถทำวิธีนี้ได้ เช่น มีก้อนเนื้องอกที่มดลูกขนาดใหญ่หรือจำนวนมาก มีภาวะเยื่อบุโพรงมดลูกเจริญผิดที่ และมีพังผืดในช่องท้องที่เกิดจากการได้รับการผ่าตัดช่องท้องในอดีต แพทย์มักเลือกทำกรณีที่มีมดลูกหย่อน มดลูกมีขนาดเล็กและไม่มีพังผืดในช่องท้อง แต่ข้อดีของวิธีนี้ คือ ความเจ็บปวดน้อยกว่า ภาวะแทรกซ้อนน้อยกว่า และระยะฟื้นตัวสั้นกว่าวิธีแรก
3. การผ่าตัดโดยใช้กล้องส่องช่องท้อง (Laparoscopic Hysterectomy) คือการเจาะช่องท้องเป็นรูเล็ก ๆ 3 รู แล้วใช้เครื่องมือพิเศษเข้าไปตัดมดลูก แบ่งออกเป็นอีกสองวิธีย่อย
3.1 เมื่อตัดมดลูกแล้วนำมดลูกออกทางช่องคลอด (Laparoscopy-assisted vaginal hysterectomy)
3.2 เมื่อตัดมดลูกแล้วใช้เครื่องมือย่อยเอามดลูกออกทางรูเล็ก ๆ ทางหน้าท้อง (Total Laparoscopic Hysterectomy) วิธีนี้ทำได้แม้มดลูกไม่หย่อน หรือมดลูกมีขนาดใหญ่ หรือมีก้อนเนื้องงอกขนาดใหญ่
ข้อดีของการผ่าตัดมดลูกผ่านกล้อง (Total Laparoscopic Hysterectomy)
การผ่าตัดโดยใช้กล้องส่องลงไปในช่องท้อง โดยการเจาะช่องท้องเป็นรูเล็ก ๆ 3 รู แล้วใช้เครื่องมือพิเศษที่มีวิวัฒนาการทางการแพทย์อันทันสมัย ช่วยให้แพทย์สามารถนำมดลูกทั้งอันย่อยออกมาผ่านแผลเล็กๆยาวเพียง 1 เซนติเมตรเท่านั้น วิวัฒนาการทั้งในด้านเทคนิคและเครื่องมือต่างๆ ส่งผลให้การผ่าตัดมดลูกผ่านกล้องนั้น มีผลลัพท์ที่ดีขึ้นเป็นอย่างมาก ทั้งทางด้านความปลอดภัยสูงขึ้น ภาวะแทรกซ้อนที่น้อยลง และการฟื้นตัวเร็ว หลังจากการผ่าตัดผู้ป่วยอาจไม่จำเป็นต้องนอนพักในโรงพยาบาล ถ้าในกรณีที่มีพยาธิสภาพมากก็สามารถพักผ่อนในโรงพยาบาลหลังผ่าตัดเพียงประมาณ 1-2 วัน เท่านั้น และสามารถกลับไปทำงานใด้ใน 3 4 วัน นอกจากนี้ยังสามารถลดความเจ็บปวดจากบาดแผลที่เล็กลงมาก
นอกจากนี้การผ่าตัดมดลูกผ่านกล้อง (Total Laparoscopic Hysterectomy) ยังสามารถทำการผ่าตัดได้ในหลายกรณี แม้ในกรณีที่วิธีที่ 2 ทำไม่ได้ ข้อเสียคือต้องใช้ เครื่องมือพิเศษ ส่งผลให้ค่าใช้จ่ายในการผ่าตัดสูงกว่า แต่ค่าใช้จ่ายในการพักฟื้นที่มีจำนวนวันสั้นกว่าจึงมีราคาต่ำกว่า
ข้อบ่งชี้ของการผ่าตัดมดลูก
เนื้องอกมดลูก เป็นความผิดปกติที่พบได้มากที่สุด เปรียบได้ว่าในสตรี 1 ใน 3 คนจะเป็นเนื้องอกมดลูก แต่ใช่ว่าเป็นเนื้องอกทุกรายต้องตัดมดลูกออก เนื้องอกขนาดเล็ก และไม่มีภาวะแทรกซ้อน อาจไม่ต้องทำการผ่าตัด แต่ถ้าเนื้องอกมีขนาดใหญ่ หรือมีผลกระทบให้มี เลือดออก หรือไปกดทับอวัยวะข้างเคียง ก็จำเป็นต้องผ่าตัดมดลูกออก
สภาวะที่มีความผิดปกติกับเยื่อบุโพรงมดลูก หรือมีเลือดออกที่รักษาด้วยยาไม่หายก็จะพิจารณาผ่าตัดเอามดลูกออก และภาวะพังผืดที่ยึดติดระหว่างมดลูกและอวัยวะในช่องเชิงกรานกับลำไส้
ความผิดปกติที่ปากมดลูกบางชนิดก็เป็นเครื่องบ่งชี้ในการที่จะตัดมดลูกออก โดยเฉพาะการกลายเป็นมะเร็งของเนื้อเยื่อบริเวณปากมดลูกระยะเริ่มต้น
จะมีผลอย่างไรหลังการผ่าตัดมดลูกผ่านกล้อง
หลังผ่าตัดจะไม่มีประจำเดือน และไม่สามารถมีลูกได้แต่รังไข่ก็ยังมีการสร้างฮอร์โมน และตกไข่ได้เป็นรอบ ๆ เช่นเดิม ร่างกายยังคงแข็งแรง ผิวพรรณยังคงสดใสเนื่องจากยังมีฮอร์โมนเหมือนปกติ ความรู้สึกทางเพศโดยทั่วไปไม่เปลี่ยนแปลง และการกลับไปทำงานสามารถทำงานเบา ๆ ได้ภายใน 3 4 วัน และสามารถออกกำลังกายได้หลังการผ่าตัด 1 เดือน
กรณีที่รังไข่ถูกตัดออกไปพร้อมกับมดลูก
การตัดรังไข่ออกไปจะทำให้ฮอร์โมนของรังไข่หายไปด้วย ทำให้เกิด ภาวะวัยทอง (MENOPAUSE) ซึ้งอาการอาจเกิดขึ้นรุนแรงกว่าการหมดระดูตามธรรมชาติ เพราะตามธรรมชาติจะขาดฮอร์โมนแบบค่อยเป็นค่อยไปไม่หมดทันทีทันใด ทำให้ร่างกายปรับตัวตามสภาพ แต่เมื่อมีการตัดรังไข่ออกไปด้วย จะส่งผลให้ร่างกายขาดฮอร์โมนทันที และอาจมีอาการ ร้อนวูบวาบเนื้อตัว นอนไม่หลับ อารมณ์แปรปรวน เหนื่อยอ่อน และอาการซึมเศร้า และส่งผลในระยะยาว คือ มีภาวะกระดูกบาง กระดูกกร่อน ช่องคลอดแห้งบาง เจ็บเวลามีเพศสัมพันธ์ ความสนใจทางเพศลดลง กระเพาะปัสสาวะแห้ง อักเสบง่าย และอุบัติการณ์เกิดโรคหัวใจและหลอดเลือดมีมากขึ้น
อาการต่าง ๆ ดังกล่าวแล้ว เกิดจากการขาดฮอร์โมนเอสโตรเจนจากรังไข่ การป้องกันคือการได้ฮอร์โมนเอสโตรเจนทดแทนซึ่งมีทั้งชนิด รับประทาน และครีมทาผิว การออกกำลังกายและการรับประทานแคลเซียมเสริม ก็มีส่วนสำคัญในการป้องกันกระดูกพรุน ส่วนการได้รับยาเมื่อไร อย่างไร นานเท่าไร ควรจะปรึกษากับแพทย์ที่ดูแล หลักการคือให้เร็วที่สุดขนาดยาที่พอเหมาะและให้นานที่สุด ถ้าหยุดยาเมื่อไร ผลจากการขาดฮอร์โมนก็จะเกิดขึ้นใหม่ ดังนั้นถ้าผู้ป่วยคิดจะหยุดยาควรปรึกษากับแพทย์ที่ดูแลก่อนเสมอ
| Create Date : 05 กรกฎาคม 2553 | | |
| Last Update : 5 กรกฎาคม 2553 16:31:57 น. |
| Counter : 351 Pageviews. |
| |
|
| |
|
|
|
|
| |
|
 |
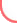 |
 |
 |
|
 |
 |
 |
 |
|
|
|
Nomadus
|
|
Location :
กรุงเทพฯ Thailand
[Profile ทั้งหมด]
|
 ฝากข้อความหลังไมค์ ฝากข้อความหลังไมค์
 Rss Feed Rss Feed
 ผู้ติดตามบล็อก : 2 คน [?] ผู้ติดตามบล็อก : 2 คน [?]

|
ประวัติการศึกษา
-ปริญญาตรีพยาบาลศาสตร์บัณฑิต คณะพยาบาลศาสตร์ มหาวิทยาลัยขอนแก่น 1992 - 1996
-Certificate of Workshop on Professional Counseling, National University Hospital, Singapore, April 2000
-Certificate of CGFNS Certification Program, the Commission on Graduates of Foreign Nursing School, Philadelphia, Pennsylvania, United States of America, September 2003
ประวัติการทำงาน
2006 ปัจจุบัน Managing Director, Fertility Center Co.,Ltd
1999 - 2005 Blastocyst Center, Infertility Counselor: ให้คำปรึกษาแก่คู่สมรสเกี่ยวกับการรักษาภาวะมีบุตรยาก และอนามัย การเจริญพันธุ์
1996 - 1999 Newborn Intensive Care Unit, Incharged Nurse: ดูแลทารกแรกเกิดอาการปกติ และทารกแรกเกิดอาการวิกฤตในหอผู้ป่วยทารกแรกเกิด และให้คำแนะนำปรึกษาในการเลี้ยงดูทารกแก่บิดามารดา
|
|
 |
 |
|
|
 |
|
|
|
|
 |
|
|
|
 |
|
 |
 |
 |
|


